Pancreatitis treedt op wanneer uw alvleesklier, de grote klier achter uw maag, ontstoken of opgezwollen raakt. Uw alvleesklier dient vele belangrijke doelen, zoals het produceren van enzymen die u helpen bij het verteren van voedsel en het vrijkomen van hormonen die uw lichaam helpen suiker te verwerken. Omdat dit orgaan cruciale functies dient, is het essentieel om pancreatitis vroegtijdig te diagnosticeren.[1] Als u een diagnose wilt ontvangen, moet u uw symptomen controleren, medische hulp inroepen en medische tests coördineren. Zodra uw testresultaten binnenkomen, neemt u contact op met uw arts, die zal bepalen of u pancreatitis heeft.
Deel een van de drie:
De symptomen herkennen
-
 1 Pas op voor pijn in de bovenbuik in verband met acute pancreatitis. Wanneer de alvleesklier plotseling ontstoken raakt, ervaar je ongemak en pijn in je bovenbuik - het gebied boven je navel en onder je borst. De pijn intensiveert vaak kort na het eten en je kunt ook misselijkheid en braken ervaren.[2]
1 Pas op voor pijn in de bovenbuik in verband met acute pancreatitis. Wanneer de alvleesklier plotseling ontstoken raakt, ervaar je ongemak en pijn in je bovenbuik - het gebied boven je navel en onder je borst. De pijn intensiveert vaak kort na het eten en je kunt ook misselijkheid en braken ervaren.[2] -
 2 Herken andere symptomen veroorzaakt door acute pancreatitis. Als u aan deze aandoening lijdt, zult u verschijnen en u ziek voelen. Naast buikpijn heeft u mogelijk koorts en een snelle polsslag.
2 Herken andere symptomen veroorzaakt door acute pancreatitis. Als u aan deze aandoening lijdt, zult u verschijnen en u ziek voelen. Naast buikpijn heeft u mogelijk koorts en een snelle polsslag. - In zeldzame en ernstige gevallen kan een persoon uitdroging, lage bloeddruk, orgaanfalen en shock ervaren.
-
 3 Let op de tekenen van chronische pancreatitis. Chronische gevallen van pancreatitis ontwikkelen zich gedurende een langere periode - in de loop van maanden of zelfs jaren. In chronische gevallen kunt u last hebben van een doffe pijn in de bovenste buikstreek die persistent wordt, gewichtsverlies dat u anders niet kunt verklaren en ontlasting die vettig of abnormaal stinkt lijkt.[3]
3 Let op de tekenen van chronische pancreatitis. Chronische gevallen van pancreatitis ontwikkelen zich gedurende een langere periode - in de loop van maanden of zelfs jaren. In chronische gevallen kunt u last hebben van een doffe pijn in de bovenste buikstreek die persistent wordt, gewichtsverlies dat u anders niet kunt verklaren en ontlasting die vettig of abnormaal stinkt lijkt.[3] -
 4 Let op de risicofactoren die gepaard gaan met pancreatitis. Galstenen zijn een veelvoorkomende oorzaak van pancreatitis zoals recente buikoperaties, infectie en buikletsel. Veel voorkomende antibiotica zoals tetracycline en bactrim kunnen uw risico op pancreatitis verhogen. Het roken van sigaretten of het consumeren van grote hoeveelheden alcohol verhoogt ook uw kans om deze aandoening te ontwikkelen.
4 Let op de risicofactoren die gepaard gaan met pancreatitis. Galstenen zijn een veelvoorkomende oorzaak van pancreatitis zoals recente buikoperaties, infectie en buikletsel. Veel voorkomende antibiotica zoals tetracycline en bactrim kunnen uw risico op pancreatitis verhogen. Het roken van sigaretten of het consumeren van grote hoeveelheden alcohol verhoogt ook uw kans om deze aandoening te ontwikkelen. - Minder vaak voorkomende medicijnen die pancreatitis kunnen veroorzaken, zijn: Azathioprine, Thiazide, Dideoxyinosine, Sulfasalazine, Valproic acid en Pentamidine.[4]
- Een familiegeschiedenis van pancreatitis verhoogt uw kansen om het te ontwikkelen.
- Zeldzame medische aandoeningen die mensen vatbaar maken voor pancreatitis zijn onder meer: cystische fibrose, hypercalciëmie, hyperparathyreoïdie, hypertriglyceridemie en alvleesklierkanker.[5]
-
 5 Houd een lijst bij van alle symptomen die u ervaart. Noteer uw symptomen, zodat u ze kunt delen met uw arts. Noteer de datums waarop je ze hebt ervaren en hun intensiteit.[6]
5 Houd een lijst bij van alle symptomen die u ervaart. Noteer uw symptomen, zodat u ze kunt delen met uw arts. Noteer de datums waarop je ze hebt ervaren en hun intensiteit.[6] - Let ook op de reeds bestaande voorwaarden die op u van toepassing zijn en onthoud dat u die informatie met uw arts moet delen.
Tweede deel van de drie:
Op zoek naar medische zorg
-
 1 Plan zo snel mogelijk een afspraak met een arts. Als u aanhoudende buikpijn heeft die langer dan een paar dagen aanhoudt, of als uw buikpijn in de loop van een dag gestaag verslechtert, moet u een afspraak maken om onmiddellijk naar een arts te gaan. Het is het beste om pancreatitis vroeg op te vangen, omdat het levensbedreigende complicaties kan veroorzaken als het niet wordt behandeld.[7]
1 Plan zo snel mogelijk een afspraak met een arts. Als u aanhoudende buikpijn heeft die langer dan een paar dagen aanhoudt, of als uw buikpijn in de loop van een dag gestaag verslechtert, moet u een afspraak maken om onmiddellijk naar een arts te gaan. Het is het beste om pancreatitis vroeg op te vangen, omdat het levensbedreigende complicaties kan veroorzaken als het niet wordt behandeld.[7] - Begin met het bezoeken van uw huisarts (PCP). Zorg ervoor dat je vroeg aankomt voor je afspraak en breng je lijst met symptomen mee.
- Als u geen arts hebt, ga dan naar een inloopkliniek.
-
 2 Krijg dringende medische hulp als je hevige pijn hebt. Als u merkt dat uw bovenbuik zo pijnlijk aanvoelt dat u niet stil kunt zitten, of als u geen comfortabele houding lijkt te vinden, zoek dan onmiddellijk medische hulp. Bel 911 of reis naar de dichtstbijzijnde eerste hulpafdeling (ER).
2 Krijg dringende medische hulp als je hevige pijn hebt. Als u merkt dat uw bovenbuik zo pijnlijk aanvoelt dat u niet stil kunt zitten, of als u geen comfortabele houding lijkt te vinden, zoek dan onmiddellijk medische hulp. Bel 911 of reis naar de dichtstbijzijnde eerste hulpafdeling (ER). -
 3 Bezoek een gastro-enteroloog als u een verwijzing krijgt. Gastro-enterologen zijn specialisten die aandoeningen behandelen die de maag, darmen, lever, pancreas, galblaas en gerelateerde kanalen beïnvloeden. Mogelijk moet u een specialist raadplegen om te bepalen welke tests moeten worden uitgevoerd.
3 Bezoek een gastro-enteroloog als u een verwijzing krijgt. Gastro-enterologen zijn specialisten die aandoeningen behandelen die de maag, darmen, lever, pancreas, galblaas en gerelateerde kanalen beïnvloeden. Mogelijk moet u een specialist raadplegen om te bepalen welke tests moeten worden uitgevoerd. - Als een arts u doorverwijst, maak dan meteen een afspraak.
- Als u weet dat u risico loopt op pancreatitis en een gastro-enteroloog wilt zien zonder een verwijzing, neemt u contact op met uw verzekeringsmaatschappij om te zien of het bezoek wordt vergoed.
-
 4 Krijg bloedtesten om de werking van uw alvleesklier te evalueren. Als u pancreatitis heeft, zal uw bloed hoge spijsverteringsenzymen bevatten, zoals lipase, en kunnen er andere metabolische afwijkingen zijn, zoals abnormale glucose- of natriumspiegels. Vraag uw arts naar welk laboratorium u moet gaan en laat uw bloed afnemen.
4 Krijg bloedtesten om de werking van uw alvleesklier te evalueren. Als u pancreatitis heeft, zal uw bloed hoge spijsverteringsenzymen bevatten, zoals lipase, en kunnen er andere metabolische afwijkingen zijn, zoals abnormale glucose- of natriumspiegels. Vraag uw arts naar welk laboratorium u moet gaan en laat uw bloed afnemen. - Je kunt meestal op dezelfde dag direct naar een lab gaan zonder een afspraak te maken.[8]
- Bloedonderzoek is niet altijd specifiek voor problemen met uw alvleesklier; routinetests kunnen worden besteld om uw algehele gezondheid te evalueren.
-
 5 Geef een ontlastingsmonster om te testen. Bij chronische of aanhoudende pancreatitis is uw lichaam niet in staat om de voedingsstoffen die u eet effectief te absorberen, zodat u meer vet in uw ontlasting zult hebben. Om een ontlastingsmonster aan te bieden, bezoekt u een laboratorium en krijgt u een ontlasttestkit om thuis te gebruiken de volgende keer dat u naar de badkamer gaat. Volg alle aanwijzingen.[9]
5 Geef een ontlastingsmonster om te testen. Bij chronische of aanhoudende pancreatitis is uw lichaam niet in staat om de voedingsstoffen die u eet effectief te absorberen, zodat u meer vet in uw ontlasting zult hebben. Om een ontlastingsmonster aan te bieden, bezoekt u een laboratorium en krijgt u een ontlasttestkit om thuis te gebruiken de volgende keer dat u naar de badkamer gaat. Volg alle aanwijzingen.[9] -
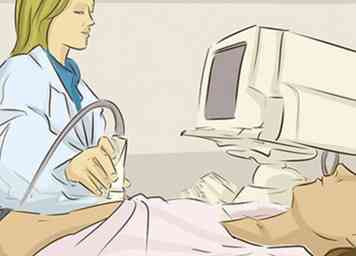 6 Ontvang een abdominale echografie om te controleren op galstenen en zwelling. Deze test maakt gebruik van geluidsgolven die weerkaatsen op je organen - waardoor een echo ontstaat die vervolgens wordt omgezet in een beeld van dat deel van je lichaam. Een abdominale echografie kan alle mogelijke galstenen lokaliseren die uw pancreatitis kunnen veroorzaken.[10]
6 Ontvang een abdominale echografie om te controleren op galstenen en zwelling. Deze test maakt gebruik van geluidsgolven die weerkaatsen op je organen - waardoor een echo ontstaat die vervolgens wordt omgezet in een beeld van dat deel van je lichaam. Een abdominale echografie kan alle mogelijke galstenen lokaliseren die uw pancreatitis kunnen veroorzaken.[10] - Deze test is direct beschikbaar en relatief betaalbaar. Als u een geschiedenis van galstenen heeft, kan uw arts ervoor kiezen om met deze test te beginnen.
-
 7 Krijg een endoscopische echografie (EUS) om zwellingen en blokkades op te sporen. Deze test maakt gebruik van een dunne en flexibele slang die naar beneden wordt gebracht, je bent je keel en in je maag-darmkanaal. Het EUS maakt visuele beelden van uw pancreas en galkanaal om vast te stellen of er blokkades zijn.[11]
7 Krijg een endoscopische echografie (EUS) om zwellingen en blokkades op te sporen. Deze test maakt gebruik van een dunne en flexibele slang die naar beneden wordt gebracht, je bent je keel en in je maag-darmkanaal. Het EUS maakt visuele beelden van uw pancreas en galkanaal om vast te stellen of er blokkades zijn.[11] -
 8 Bezoek een radiologisch centrum voor een computertomografie (CT) -scan. Wanneer u een CT-scan gaat maken, legt u gewoon op een tafel op uw rug en ontspant u terwijl de tafel in een machine schuift die de vorm heeft van een donut. De test omvat het nemen van een pijnloze röntgenfoto die een 3D-beeld van uw organen voor uw arts maakt. Op deze foto kan uw arts bepalen of u galstenen heeft en of er al dan niet schade aan de pancreas is.[12]
8 Bezoek een radiologisch centrum voor een computertomografie (CT) -scan. Wanneer u een CT-scan gaat maken, legt u gewoon op een tafel op uw rug en ontspant u terwijl de tafel in een machine schuift die de vorm heeft van een donut. De test omvat het nemen van een pijnloze röntgenfoto die een 3D-beeld van uw organen voor uw arts maakt. Op deze foto kan uw arts bepalen of u galstenen heeft en of er al dan niet schade aan de pancreas is.[12] -
 9 Ondergaat magnetische resonantie beeldvorming (MRCP). Deze tests creëren afbeeldingen met hoge resolutie waarmee uw arts eventuele afwijkingen in uw galblaas, alvleesklier of verwante kanalen kan visualiseren. Voordat de test begint, injecteert een technicus je in de arm met een klein beetje kleurstof dat je organen verlicht voor de foto. Dan lig je op je rug in een cilindervormige, buisvormige machine.[13]
9 Ondergaat magnetische resonantie beeldvorming (MRCP). Deze tests creëren afbeeldingen met hoge resolutie waarmee uw arts eventuele afwijkingen in uw galblaas, alvleesklier of verwante kanalen kan visualiseren. Voordat de test begint, injecteert een technicus je in de arm met een klein beetje kleurstof dat je organen verlicht voor de foto. Dan lig je op je rug in een cilindervormige, buisvormige machine.[13] - Als u claustrofobisch bent, kunt u de mogelijkheid hebben om medicijnen te nemen die u zullen kalmeren of kalmeren voor deze procedure.
Derde deel van de drie:
Volgen met uw arts
-
 1 Woon je vervolgafspraken bij. Als u tests had laten uitvoeren, dan had u al een afspraak moeten maken met uw PCP en andere medisch specialisten om de resultaten te bespreken. Zorg ervoor dat je afspraken maakt en probeer een vriend, familielid of verzorger mee te nemen om nieuws te helpen verwerken en zo nodig behandelingen voor te bereiden. Tijdens deze afspraak, stel vragen voor opheldering. Overweeg om te vragen:
1 Woon je vervolgafspraken bij. Als u tests had laten uitvoeren, dan had u al een afspraak moeten maken met uw PCP en andere medisch specialisten om de resultaten te bespreken. Zorg ervoor dat je afspraken maakt en probeer een vriend, familielid of verzorger mee te nemen om nieuws te helpen verwerken en zo nodig behandelingen voor te bereiden. Tijdens deze afspraak, stel vragen voor opheldering. Overweeg om te vragen: - "Welke testresultaten gaven aan dat ik pancreatitis heb?"
- "Weet je zeker dat dit pancreatitis is, of is er iets anders dat we moeten uitsluiten?"
- "Wat zijn mijn behandelopties?"
- "Hebben de behandelingen bijwerkingen?"
- "Kan ik levensstijlwijzigingen aanbrengen om mijn herstel te bevorderen?"
-
 2 Zoek indien nodig aanvullende medische adviezen. Als u twijfelt aan de diagnose die u heeft ontvangen of een second opinion wilt over de behandelingsmogelijkheden, heeft u altijd het recht aanvullende adviezen in te winnen van andere artsen. Als uw arts echter aangeeft dat u een ernstige aandoening heeft waarbij spoedeisende zorg nodig is, stel de behandeling dan niet uit.[14]
2 Zoek indien nodig aanvullende medische adviezen. Als u twijfelt aan de diagnose die u heeft ontvangen of een second opinion wilt over de behandelingsmogelijkheden, heeft u altijd het recht aanvullende adviezen in te winnen van andere artsen. Als uw arts echter aangeeft dat u een ernstige aandoening heeft waarbij spoedeisende zorg nodig is, stel de behandeling dan niet uit.[14] - U kunt altijd teruggaan naar uw PCP of inloopkliniek voor een nieuwe verwijzing. Of bel uw zorgverzekeraar om informatie te vinden over andere specialisten in uw plan.
- In levensbedreigende situaties is het belangrijk om vertragingen te voorkomen. Als u in het ziekenhuis wordt opgenomen voor uw aandoening, kunt u één keer in het ziekenhuis met meerdere artsen overleggen.
-
 3 Zoek steun van anderen als u een diagnose krijgt. Als u een ernstige of pijnlijke diagnose krijgt, vertel dit dan degenen die zich het dichtst bij u bevinden. Uw ondersteuningsnetwerk kan u helpen het behandelproces te doorlopen en u te helpen zorgen voor reguliere verantwoordelijkheden die u tijdelijk niet kunt halen. Als u zich alleen voelt, vraag dan uw arts om hulpmiddelen die ondersteuning bieden of online zoeken naar een steungroep.[15]
3 Zoek steun van anderen als u een diagnose krijgt. Als u een ernstige of pijnlijke diagnose krijgt, vertel dit dan degenen die zich het dichtst bij u bevinden. Uw ondersteuningsnetwerk kan u helpen het behandelproces te doorlopen en u te helpen zorgen voor reguliere verantwoordelijkheden die u tijdelijk niet kunt halen. Als u zich alleen voelt, vraag dan uw arts om hulpmiddelen die ondersteuning bieden of online zoeken naar een steungroep.[15]
Facebook
Twitter
Google+
 Minotauromaquia
Minotauromaquia
 1 Pas op voor pijn in de bovenbuik in verband met acute pancreatitis. Wanneer de alvleesklier plotseling ontstoken raakt, ervaar je ongemak en pijn in je bovenbuik - het gebied boven je navel en onder je borst. De pijn intensiveert vaak kort na het eten en je kunt ook misselijkheid en braken ervaren.[2]
1 Pas op voor pijn in de bovenbuik in verband met acute pancreatitis. Wanneer de alvleesklier plotseling ontstoken raakt, ervaar je ongemak en pijn in je bovenbuik - het gebied boven je navel en onder je borst. De pijn intensiveert vaak kort na het eten en je kunt ook misselijkheid en braken ervaren.[2]  2 Herken andere symptomen veroorzaakt door acute pancreatitis. Als u aan deze aandoening lijdt, zult u verschijnen en u ziek voelen. Naast buikpijn heeft u mogelijk koorts en een snelle polsslag.
2 Herken andere symptomen veroorzaakt door acute pancreatitis. Als u aan deze aandoening lijdt, zult u verschijnen en u ziek voelen. Naast buikpijn heeft u mogelijk koorts en een snelle polsslag.  3 Let op de tekenen van chronische pancreatitis. Chronische gevallen van pancreatitis ontwikkelen zich gedurende een langere periode - in de loop van maanden of zelfs jaren. In chronische gevallen kunt u last hebben van een doffe pijn in de bovenste buikstreek die persistent wordt, gewichtsverlies dat u anders niet kunt verklaren en ontlasting die vettig of abnormaal stinkt lijkt.[3]
3 Let op de tekenen van chronische pancreatitis. Chronische gevallen van pancreatitis ontwikkelen zich gedurende een langere periode - in de loop van maanden of zelfs jaren. In chronische gevallen kunt u last hebben van een doffe pijn in de bovenste buikstreek die persistent wordt, gewichtsverlies dat u anders niet kunt verklaren en ontlasting die vettig of abnormaal stinkt lijkt.[3]  4 Let op de risicofactoren die gepaard gaan met pancreatitis. Galstenen zijn een veelvoorkomende oorzaak van pancreatitis zoals recente buikoperaties, infectie en buikletsel. Veel voorkomende antibiotica zoals tetracycline en bactrim kunnen uw risico op pancreatitis verhogen. Het roken van sigaretten of het consumeren van grote hoeveelheden alcohol verhoogt ook uw kans om deze aandoening te ontwikkelen.
4 Let op de risicofactoren die gepaard gaan met pancreatitis. Galstenen zijn een veelvoorkomende oorzaak van pancreatitis zoals recente buikoperaties, infectie en buikletsel. Veel voorkomende antibiotica zoals tetracycline en bactrim kunnen uw risico op pancreatitis verhogen. Het roken van sigaretten of het consumeren van grote hoeveelheden alcohol verhoogt ook uw kans om deze aandoening te ontwikkelen.  5 Houd een lijst bij van alle symptomen die u ervaart. Noteer uw symptomen, zodat u ze kunt delen met uw arts. Noteer de datums waarop je ze hebt ervaren en hun intensiteit.[6]
5 Houd een lijst bij van alle symptomen die u ervaart. Noteer uw symptomen, zodat u ze kunt delen met uw arts. Noteer de datums waarop je ze hebt ervaren en hun intensiteit.[6]  1 Plan zo snel mogelijk een afspraak met een arts. Als u aanhoudende buikpijn heeft die langer dan een paar dagen aanhoudt, of als uw buikpijn in de loop van een dag gestaag verslechtert, moet u een afspraak maken om onmiddellijk naar een arts te gaan. Het is het beste om pancreatitis vroeg op te vangen, omdat het levensbedreigende complicaties kan veroorzaken als het niet wordt behandeld.[7]
1 Plan zo snel mogelijk een afspraak met een arts. Als u aanhoudende buikpijn heeft die langer dan een paar dagen aanhoudt, of als uw buikpijn in de loop van een dag gestaag verslechtert, moet u een afspraak maken om onmiddellijk naar een arts te gaan. Het is het beste om pancreatitis vroeg op te vangen, omdat het levensbedreigende complicaties kan veroorzaken als het niet wordt behandeld.[7]  2 Krijg dringende medische hulp als je hevige pijn hebt. Als u merkt dat uw bovenbuik zo pijnlijk aanvoelt dat u niet stil kunt zitten, of als u geen comfortabele houding lijkt te vinden, zoek dan onmiddellijk medische hulp. Bel 911 of reis naar de dichtstbijzijnde eerste hulpafdeling (ER).
2 Krijg dringende medische hulp als je hevige pijn hebt. Als u merkt dat uw bovenbuik zo pijnlijk aanvoelt dat u niet stil kunt zitten, of als u geen comfortabele houding lijkt te vinden, zoek dan onmiddellijk medische hulp. Bel 911 of reis naar de dichtstbijzijnde eerste hulpafdeling (ER).  3 Bezoek een gastro-enteroloog als u een verwijzing krijgt. Gastro-enterologen zijn specialisten die aandoeningen behandelen die de maag, darmen, lever, pancreas, galblaas en gerelateerde kanalen beïnvloeden. Mogelijk moet u een specialist raadplegen om te bepalen welke tests moeten worden uitgevoerd.
3 Bezoek een gastro-enteroloog als u een verwijzing krijgt. Gastro-enterologen zijn specialisten die aandoeningen behandelen die de maag, darmen, lever, pancreas, galblaas en gerelateerde kanalen beïnvloeden. Mogelijk moet u een specialist raadplegen om te bepalen welke tests moeten worden uitgevoerd.  4 Krijg bloedtesten om de werking van uw alvleesklier te evalueren. Als u pancreatitis heeft, zal uw bloed hoge spijsverteringsenzymen bevatten, zoals lipase, en kunnen er andere metabolische afwijkingen zijn, zoals abnormale glucose- of natriumspiegels. Vraag uw arts naar welk laboratorium u moet gaan en laat uw bloed afnemen.
4 Krijg bloedtesten om de werking van uw alvleesklier te evalueren. Als u pancreatitis heeft, zal uw bloed hoge spijsverteringsenzymen bevatten, zoals lipase, en kunnen er andere metabolische afwijkingen zijn, zoals abnormale glucose- of natriumspiegels. Vraag uw arts naar welk laboratorium u moet gaan en laat uw bloed afnemen.  5 Geef een ontlastingsmonster om te testen. Bij chronische of aanhoudende pancreatitis is uw lichaam niet in staat om de voedingsstoffen die u eet effectief te absorberen, zodat u meer vet in uw ontlasting zult hebben. Om een ontlastingsmonster aan te bieden, bezoekt u een laboratorium en krijgt u een ontlasttestkit om thuis te gebruiken de volgende keer dat u naar de badkamer gaat. Volg alle aanwijzingen.[9]
5 Geef een ontlastingsmonster om te testen. Bij chronische of aanhoudende pancreatitis is uw lichaam niet in staat om de voedingsstoffen die u eet effectief te absorberen, zodat u meer vet in uw ontlasting zult hebben. Om een ontlastingsmonster aan te bieden, bezoekt u een laboratorium en krijgt u een ontlasttestkit om thuis te gebruiken de volgende keer dat u naar de badkamer gaat. Volg alle aanwijzingen.[9]  6 Ontvang een abdominale echografie om te controleren op galstenen en zwelling. Deze test maakt gebruik van geluidsgolven die weerkaatsen op je organen - waardoor een echo ontstaat die vervolgens wordt omgezet in een beeld van dat deel van je lichaam. Een abdominale echografie kan alle mogelijke galstenen lokaliseren die uw pancreatitis kunnen veroorzaken.[10]
6 Ontvang een abdominale echografie om te controleren op galstenen en zwelling. Deze test maakt gebruik van geluidsgolven die weerkaatsen op je organen - waardoor een echo ontstaat die vervolgens wordt omgezet in een beeld van dat deel van je lichaam. Een abdominale echografie kan alle mogelijke galstenen lokaliseren die uw pancreatitis kunnen veroorzaken.[10]  7 Krijg een endoscopische echografie (EUS) om zwellingen en blokkades op te sporen. Deze test maakt gebruik van een dunne en flexibele slang die naar beneden wordt gebracht, je bent je keel en in je maag-darmkanaal. Het EUS maakt visuele beelden van uw pancreas en galkanaal om vast te stellen of er blokkades zijn.[11]
7 Krijg een endoscopische echografie (EUS) om zwellingen en blokkades op te sporen. Deze test maakt gebruik van een dunne en flexibele slang die naar beneden wordt gebracht, je bent je keel en in je maag-darmkanaal. Het EUS maakt visuele beelden van uw pancreas en galkanaal om vast te stellen of er blokkades zijn.[11]  8 Bezoek een radiologisch centrum voor een computertomografie (CT) -scan. Wanneer u een CT-scan gaat maken, legt u gewoon op een tafel op uw rug en ontspant u terwijl de tafel in een machine schuift die de vorm heeft van een donut. De test omvat het nemen van een pijnloze röntgenfoto die een 3D-beeld van uw organen voor uw arts maakt. Op deze foto kan uw arts bepalen of u galstenen heeft en of er al dan niet schade aan de pancreas is.[12]
8 Bezoek een radiologisch centrum voor een computertomografie (CT) -scan. Wanneer u een CT-scan gaat maken, legt u gewoon op een tafel op uw rug en ontspant u terwijl de tafel in een machine schuift die de vorm heeft van een donut. De test omvat het nemen van een pijnloze röntgenfoto die een 3D-beeld van uw organen voor uw arts maakt. Op deze foto kan uw arts bepalen of u galstenen heeft en of er al dan niet schade aan de pancreas is.[12]  9 Ondergaat magnetische resonantie beeldvorming (MRCP). Deze tests creëren afbeeldingen met hoge resolutie waarmee uw arts eventuele afwijkingen in uw galblaas, alvleesklier of verwante kanalen kan visualiseren. Voordat de test begint, injecteert een technicus je in de arm met een klein beetje kleurstof dat je organen verlicht voor de foto. Dan lig je op je rug in een cilindervormige, buisvormige machine.[13]
9 Ondergaat magnetische resonantie beeldvorming (MRCP). Deze tests creëren afbeeldingen met hoge resolutie waarmee uw arts eventuele afwijkingen in uw galblaas, alvleesklier of verwante kanalen kan visualiseren. Voordat de test begint, injecteert een technicus je in de arm met een klein beetje kleurstof dat je organen verlicht voor de foto. Dan lig je op je rug in een cilindervormige, buisvormige machine.[13]  1 Woon je vervolgafspraken bij. Als u tests had laten uitvoeren, dan had u al een afspraak moeten maken met uw PCP en andere medisch specialisten om de resultaten te bespreken. Zorg ervoor dat je afspraken maakt en probeer een vriend, familielid of verzorger mee te nemen om nieuws te helpen verwerken en zo nodig behandelingen voor te bereiden. Tijdens deze afspraak, stel vragen voor opheldering. Overweeg om te vragen:
1 Woon je vervolgafspraken bij. Als u tests had laten uitvoeren, dan had u al een afspraak moeten maken met uw PCP en andere medisch specialisten om de resultaten te bespreken. Zorg ervoor dat je afspraken maakt en probeer een vriend, familielid of verzorger mee te nemen om nieuws te helpen verwerken en zo nodig behandelingen voor te bereiden. Tijdens deze afspraak, stel vragen voor opheldering. Overweeg om te vragen:  2 Zoek indien nodig aanvullende medische adviezen. Als u twijfelt aan de diagnose die u heeft ontvangen of een second opinion wilt over de behandelingsmogelijkheden, heeft u altijd het recht aanvullende adviezen in te winnen van andere artsen. Als uw arts echter aangeeft dat u een ernstige aandoening heeft waarbij spoedeisende zorg nodig is, stel de behandeling dan niet uit.[14]
2 Zoek indien nodig aanvullende medische adviezen. Als u twijfelt aan de diagnose die u heeft ontvangen of een second opinion wilt over de behandelingsmogelijkheden, heeft u altijd het recht aanvullende adviezen in te winnen van andere artsen. Als uw arts echter aangeeft dat u een ernstige aandoening heeft waarbij spoedeisende zorg nodig is, stel de behandeling dan niet uit.[14]  3 Zoek steun van anderen als u een diagnose krijgt. Als u een ernstige of pijnlijke diagnose krijgt, vertel dit dan degenen die zich het dichtst bij u bevinden. Uw ondersteuningsnetwerk kan u helpen het behandelproces te doorlopen en u te helpen zorgen voor reguliere verantwoordelijkheden die u tijdelijk niet kunt halen. Als u zich alleen voelt, vraag dan uw arts om hulpmiddelen die ondersteuning bieden of online zoeken naar een steungroep.[15]
3 Zoek steun van anderen als u een diagnose krijgt. Als u een ernstige of pijnlijke diagnose krijgt, vertel dit dan degenen die zich het dichtst bij u bevinden. Uw ondersteuningsnetwerk kan u helpen het behandelproces te doorlopen en u te helpen zorgen voor reguliere verantwoordelijkheden die u tijdelijk niet kunt halen. Als u zich alleen voelt, vraag dan uw arts om hulpmiddelen die ondersteuning bieden of online zoeken naar een steungroep.[15]