Een autonome stoornis, ook bekend als een autonome zenuwaandoening, treedt op wanneer uw autonome zenuwstelsel (ANS) uitvalt of abnormaal begint te werken. Uw autonome zenuwstelsel regelt uw onvrijwillige functies en als u een autonome stoornis heeft, kunt u problemen krijgen met uw bloeddruk, uw lichaamstemperatuur, transpiratie, uw hartslag en uw darm- en blaasfuncties. Een autonome stoornis kan ook worden veroorzaakt door een ander medisch probleem, zoals diabetes of een infectie.[1] Om een volledig leven te hebben met een autonome stoornis, is het belangrijk dat u de onderliggende symptomen van uw aandoening identificeert en dienovereenkomstig deze symptomen behandelt. Er zijn ook coping-methoden die u kunt gebruiken om te leven en te werken met uw diagnose.
Deel een van de drie:
Identificatie van de symptomen en onderliggende oorzaken
-
 1 Krijg een officiële diagnose van uw arts. Een autonome stoornis kan het gevolg zijn van verschillende andere ziekten of stoornissen. Uw arts zal testen die overeenkomen met de symptomen die u ervaart, toedienen en u behandelopties bieden op basis van hun diagnose.[2] Sommige autonome stoornissen kunnen na verloop van tijd verbeteren met de juiste behandeling, maar andere autonome stoornissen kunnen niet genezen en het doel van de behandeling is om je levensstandaard te behouden en je symptomen te beheersen.[3]
1 Krijg een officiële diagnose van uw arts. Een autonome stoornis kan het gevolg zijn van verschillende andere ziekten of stoornissen. Uw arts zal testen die overeenkomen met de symptomen die u ervaart, toedienen en u behandelopties bieden op basis van hun diagnose.[2] Sommige autonome stoornissen kunnen na verloop van tijd verbeteren met de juiste behandeling, maar andere autonome stoornissen kunnen niet genezen en het doel van de behandeling is om je levensstandaard te behouden en je symptomen te beheersen.[3] - Als u een aandoening heeft die uw risico op het ontwikkelen van een autonome stoornis, zoals diabetes, verhoogt, kan uw arts een lichamelijk onderzoek uitvoeren en u vragen stellen over uw symptomen. Andere behandelingen, zoals de behandeling van kanker met een medicijn waarvan bekend is dat het zenuwbeschadiging veroorzaakt, kunnen leiden tot een autonome stoornis. Uw arts kan controleren op tekenen van een autonome stoornis als u geneesmiddelen gebruikt voor de behandeling van kanker.
- Als u symptomen van een autonome stoornis hebt, maar geen duidelijke risicofactoren, kan uw arts andere tests uitvoeren om uw diagnose te bevestigen. Ze zullen je medische geschiedenis beoordelen, je vragen stellen over je symptomen en een lichamelijk onderzoek doen om te controleren op verschillende andere stoornissen of ziekten.
- Als u diabetes type 2 heeft, moet u jaarlijks worden gescreend op een autonome stoornis zodra u uw diagnose hebt ontvangen. Als u type 1-diabetes heeft, moet u jaarlijks vijf jaar na uw diagnose worden gescreend op een autonome stoornis.
-
 2 Herken de meest voorkomende symptomen geassocieerd met een autonome stoornis. Er zijn verschillende veelvoorkomende medische problemen die kunnen optreden als gevolg van een autonome stoornis:[4][5]
2 Herken de meest voorkomende symptomen geassocieerd met een autonome stoornis. Er zijn verschillende veelvoorkomende medische problemen die kunnen optreden als gevolg van een autonome stoornis:[4][5] - Urinaire problemen: u kunt problemen hebben met urineren, incontinentie of onvrijwillig lekken van urine of chronische urineweginfecties.
- Spijsverteringsproblemen: na slechts enkele happen voedsel kunt u zich vol voelen, uw eetlust volledig kwijtraken, constipatie, diarree, een opgeblazen gevoel in de buikstreek, misselijkheid, braken, moeilijk slikken of brandend maagzuur hebben.
- Seksuele moeilijkheden: Mannen kunnen moeite hebben met het krijgen of behouden van een erectie, ook bekend als erectiestoornissen, of ejaculatieproblemen. Vrouwen kunnen last hebben van vaginale droogheid, lage geslachtsdrift of moeilijkheden om een orgasme te krijgen.
- Hartritmestoornissen: u kunt duizelig worden of flauwvallen wanneer u op staat vanwege een plotselinge verlaging van uw bloeddruk. Dit wordt orthostatische hypotensie genoemd en komt veel voor bij autonome stoornissen. Je kunt ook zweetafwijkingen hebben, te veel of te weinig zweten. Dit maakt het moeilijk voor u om uw lichaamstemperatuur te regelen. Je hartslag kan hetzelfde blijven, zelfs tijdens het sporten, wat leidt tot een onvermogen of intolerantie van fysieke activiteit.
-
 3 Bespreek behandelingsopties met uw arts. Zodra u de diagnose van onderliggende oorzaken hebt ontvangen, zal uw arts waarschijnlijk een combinatie van thuisbehandelingen en medicatie aanraden. Ze kunnen ook coping-methoden aanbevelen om je te helpen een volledig leven te leiden met de autonome stoornis.[6]
3 Bespreek behandelingsopties met uw arts. Zodra u de diagnose van onderliggende oorzaken hebt ontvangen, zal uw arts waarschijnlijk een combinatie van thuisbehandelingen en medicatie aanraden. Ze kunnen ook coping-methoden aanbevelen om je te helpen een volledig leven te leiden met de autonome stoornis.[6] - Er zijn ook verschillende alternatieve geneesmiddelen die u kunt proberen om uw symptomen te behandelen, waaronder acupunctuur en elektrische zenuwstimulatie. Praat altijd met uw arts voordat u alternatieve geneesmiddelen gebruikt om ervoor te zorgen dat dit geen negatief effect heeft.[7]
Tweede deel van de drie:
Je symptomen behandelen
-
 1 Pas je dieet aan en neem medicijnen voor problemen met de spijsvertering. Om uw spijsvertering te helpen verbeteren, moet u de hoeveelheid vezels en vloeistoffen in uw dieet langzaam verhogen. Als u dit gedurende een bepaalde periode doet, voorkomt u dat u gasachtig of opgeblazen wordt. Je moet ook de hele dag door kleinere maaltijden eten om overbelasting van je spijsverteringsstelsel te voorkomen. Door meer water te drinken gedurende de dag, wordt ook uw spijsverteringssysteem gestimuleerd om naar behoren te functioneren.[8]
1 Pas je dieet aan en neem medicijnen voor problemen met de spijsvertering. Om uw spijsvertering te helpen verbeteren, moet u de hoeveelheid vezels en vloeistoffen in uw dieet langzaam verhogen. Als u dit gedurende een bepaalde periode doet, voorkomt u dat u gasachtig of opgeblazen wordt. Je moet ook de hele dag door kleinere maaltijden eten om overbelasting van je spijsverteringsstelsel te voorkomen. Door meer water te drinken gedurende de dag, wordt ook uw spijsverteringssysteem gestimuleerd om naar behoren te functioneren.[8] - Uw arts kan voorstellen om een vezelsupplement zoals Metamucil of Citrucel te nemen om de hoeveelheid vezels in uw lichaam te verhogen.[9] Vermijd voedsel dat lactose en gluten bevat om te voorkomen dat het uw spijsverteringsstelsel verergert.
- Patiënten met autonome stoornissen in de maag of diabetische gastroparese moeten vier tot vijf keer per dag kleine maaltijden nuttigen. Maaltijden moeten vetarm zijn en bevatten alleen oplosbare vezels.
- Uw arts kan u metoclopramide (Reglan) voorschrijven om uw maag sneller leeg te maken door uw spijsverteringskanaal aan te moedigen om te contracteren; dit medicijn kan echter slaperigheid veroorzaken en kan na verloop van tijd minder effectief zijn. Uw arts kan ook medicatie aanbevelen om te helpen bij constipatie, zoals vrij verkrijgbare laxeermiddelen. Bespreek met uw arts hoe vaak u deze medicijnen moet nemen.[10]
- Andere medicijnen, zoals antibiotica, kunnen diarree of andere darmproblemen helpen verlichten. Antibiotica kunnen overmatige bacteriegroei in uw darmen voorkomen, wat leidt tot een beter functionerend spijsverteringsstelsel. Erytromycine veroorzaakt een verhoogde werking van de maag en is een prokinetisch middel dat de maaglediging verbetert.
- Uw arts kan ook antidepressiva voorschrijven voor de behandeling van aan zenuwen gerelateerde buikpijn.U kunt bijwerkingen krijgen zoals droge mond en urineretentie wanneer u deze geneesmiddelen gebruikt.[11]
-
 2 Train je blaas en neem medicijnen voor urinekwesties. Stel een schema op zodat u elke dag op hetzelfde tijdstip vloeistoffen drinkt en plasst - probeer de badkamer elk uur te gebruiken en werk om de drie tot vier uur. Dit kan helpen om de capaciteit van uw blaas te vergroten en uw blaas te trainen zodat deze op de juiste momenten leeg raakt.[12]
2 Train je blaas en neem medicijnen voor urinekwesties. Stel een schema op zodat u elke dag op hetzelfde tijdstip vloeistoffen drinkt en plasst - probeer de badkamer elk uur te gebruiken en werk om de drie tot vier uur. Dit kan helpen om de capaciteit van uw blaas te vergroten en uw blaas te trainen zodat deze op de juiste momenten leeg raakt.[12] - Uw arts kan medicijnen voorschrijven om uw blaas te legen, zoals bethanechol. U kunt bijwerkingen krijgen, zoals hoofdpijn, buikkrampen, een opgeblazen gevoel, misselijkheid en blozen of roodheid in het gezicht tijdens dit medicijn.
- Vraag uw arts naar medicatie om een overactieve blaas te voorkomen, zoals tolterodine (Detrol) of oxybutynine (Ditropan XL). U kunt tijdens deze geneesmiddelen last krijgen van bijwerkingen zoals droge mond, hoofdpijn, vermoeidheid, obstipatie en buikpijn.
- Conditionering van uw bekkenbodemspieren kan ook helpen. Praat met uw arts over het isoleren en oefenen van deze spieren.
- Uw arts kan een meer invasieve oplossing zoals urinaire hulp via een katheter aanbevelen. Voor deze procedure, zal een buis door uw urethra worden geleid om uw blaas leeg te maken.
-
 3 Gebruik medicijnen en andere behandelingen om seksuele problemen te beheersen. Als u lijdt aan erectiestoornissen, kan uw arts medicijnen zoals sildenafil (Viagra), vardenafil (Levitra) of tadalafil (Cialis) aanbevelen om u te helpen een erectie te krijgen en te behouden. U kunt last krijgen van bijwerkingen zoals lichte hoofdpijn, blozen of roodheid van uw gezicht, maagklachten en veranderingen in uw vermogen om kleuren te zien.[13]
3 Gebruik medicijnen en andere behandelingen om seksuele problemen te beheersen. Als u lijdt aan erectiestoornissen, kan uw arts medicijnen zoals sildenafil (Viagra), vardenafil (Levitra) of tadalafil (Cialis) aanbevelen om u te helpen een erectie te krijgen en te behouden. U kunt last krijgen van bijwerkingen zoals lichte hoofdpijn, blozen of roodheid van uw gezicht, maagklachten en veranderingen in uw vermogen om kleuren te zien.[13] - Gebruik deze medicijnen voorzichtig als u een voorgeschiedenis van hartaandoeningen, aritmie, beroerte of hoge bloeddruk heeft. Krijg onmiddellijke medische zorg als u een erectie heeft die langer dan vier uur duurt.
- Uw arts kan ook een externe vacuümpomp aanbevelen, die helpt om met een handpomp bloed in uw penis te trekken. Hierdoor kunt u een erectie tot 30 minuten behouden.
- Voor vrouwen met seksuele problemen, kan uw arts vaginale smeermiddelen aanbevelen om eventuele uitdroging te verminderen en de geslachtsgemeenschap aangenamer te maken.
-
 4 Pas uw dieet aan en neem hartmedicijnen voor hartproblemen of overmatig zweten. Uw arts zal een zoutrijk dieet met hoog zoutgehalte aanbevelen als u ernstige gevallen van bloeddrukproblemen heeft. Deze behandeling kan ervoor zorgen dat uw bloeddruk stijgt of dat uw voeten, enkels of benen opzwellen. Praat met uw arts over de grenzen van dit dieet.[14]
4 Pas uw dieet aan en neem hartmedicijnen voor hartproblemen of overmatig zweten. Uw arts zal een zoutrijk dieet met hoog zoutgehalte aanbevelen als u ernstige gevallen van bloeddrukproblemen heeft. Deze behandeling kan ervoor zorgen dat uw bloeddruk stijgt of dat uw voeten, enkels of benen opzwellen. Praat met uw arts over de grenzen van dit dieet.[14] - U kunt ook medicijnen gebruiken om uw bloeddruk te verhogen, zoals een medicijn genaamd fludrocortisone. Met dit medicijn kan uw lichaam zout vasthouden, waardoor uw bloeddruk wordt gereguleerd. Uw arts kan ook andere geneesmiddelen voorschrijven, zoals midodrine of pyridostigmine (Mestinon).
- Als u hartproblemen heeft, kan uw arts een klasse geneesmiddelen voorschrijven die bètablokkers worden genoemd. Dit zal helpen om uw hartslag te regelen als deze te hoog wordt tijdens lichamelijke activiteit.
- Als u lijdt aan overmatig zweten, kunt u de medicatie glycopyrrolaat (Robinul) gebruiken om zweten te verminderen. U kunt bijwerkingen krijgen zoals diarree, een droge mond, urineretentie, wazig zien, hoofdpijn, smaakverlies, veranderingen in de hartslag en slaperigheid.
-
 5 Doe zachte, low-impact oefeningen als je moeite hebt om rechtop te staan. Uw hartproblemen kunnen gepaard gaan met orthostatische hypotensie of moeite met rechtop staan. Het is belangrijk om zachte oefeningen te doen om je spierspanning op te bouwen zonder het risico te vallen of het bewustzijn te verliezen.[15]
5 Doe zachte, low-impact oefeningen als je moeite hebt om rechtop te staan. Uw hartproblemen kunnen gepaard gaan met orthostatische hypotensie of moeite met rechtop staan. Het is belangrijk om zachte oefeningen te doen om je spierspanning op te bouwen zonder het risico te vallen of het bewustzijn te verliezen.[15] - Wateraerobics en waterjogging zijn ideaal voor mensen met orthostatische intolerantie. Je kunt ook een hometrainer gebruiken om lichte fietsen en andere zachte aërobe oefeningen te doen.
- Het gebruik van antihypertensiva (thiazidediuretica, calciumantagonisten, ACE-remmers, enz.) Kan orthostatische hypotensie verergeren, vooral bij ouderen.
-
 6 Pas uw houding aan en til uw bed op als u bloeddrukproblemen hebt. Voer kleine aanpassingen uit, zoals het omhoog brengen van uw bed, zodat het hoofdeinde van uw bed vier centimeter hoger is. Gebruik blokken of risers onder het hoofdeinde van uw bed om uw hoofd omhoog te houden en te helpen bij lage bloeddruk.[16]
6 Pas uw houding aan en til uw bed op als u bloeddrukproblemen hebt. Voer kleine aanpassingen uit, zoals het omhoog brengen van uw bed, zodat het hoofdeinde van uw bed vier centimeter hoger is. Gebruik blokken of risers onder het hoofdeinde van uw bed om uw hoofd omhoog te houden en te helpen bij lage bloeddruk.[16] - Je zou ook moeten oefenen om een paar minuten lang met je benen aan de rand van je bed te bungelen voordat je uit bed stapt. Probeer je voeten te buigen en hou je handen een minuutje bij elkaar voordat je gaat staan om de doorbloeding te verhogen. Je moet ook basis-staande oefeningen doen om de bloedstroom te verbeteren, zoals je beenspieren spannen en het ene been over het andere been kruisen.
-
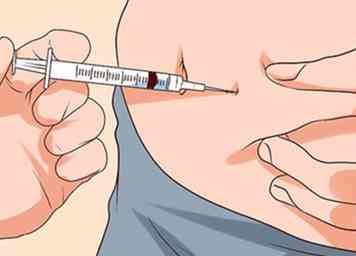 7 Neem insuline en controleer uw bloedsuikerspiegel om uw diabetes te behandelen. U moet uw bloedglucose strikt controleren door uw insuline voor of na een maaltijd in te nemen en uw bloedsuikerspiegel te controleren.[17][18]
7 Neem insuline en controleer uw bloedsuikerspiegel om uw diabetes te behandelen. U moet uw bloedglucose strikt controleren door uw insuline voor of na een maaltijd in te nemen en uw bloedsuikerspiegel te controleren.[17][18] - Door dit te doen, kunt u uw symptomen verminderen en ernstige problemen als gevolg van uw diabetes uitstellen of voorkomen.
- Naast symptomen zoals urineweg- en spijsverteringsproblemen en erectiestoornissen, kunt u ook perifere neuropathie (gevoelloosheid) ervaren als u diabetes hebt. Neem contact op met uw arts als u een van deze problemen ondervindt.
Derde deel van de drie:
Omgaan met uw diagnose
-
 1 Praat met een hulpverlener of een therapeut over uw toestand. Veel mensen met een autonome stoornis lijden ook aan depressie en angst. Als u impotentie of problemen met seksuele opwinding ervaart, kunt u relatieproblemen hebben met uw partner. Praten met een hulpverlener of therapeut kan u helpen deze problemen op te lossen en professionele ondersteuning te krijgen.[19]
1 Praat met een hulpverlener of een therapeut over uw toestand. Veel mensen met een autonome stoornis lijden ook aan depressie en angst. Als u impotentie of problemen met seksuele opwinding ervaart, kunt u relatieproblemen hebben met uw partner. Praten met een hulpverlener of therapeut kan u helpen deze problemen op te lossen en professionele ondersteuning te krijgen.[19] -
 2 Word lid van een steungroep. Praat met uw arts over steungroepen voor autonome stoornissen in uw regio.Als er geen specifieke groep bij u in de buurt is, kunt u een ondersteuningsgroep zoeken voor uw onderliggende aandoening, zoals een diabetesondersteuningsgroep of een ondersteuningsgroep voor seksuele problemen.[20]
2 Word lid van een steungroep. Praat met uw arts over steungroepen voor autonome stoornissen in uw regio.Als er geen specifieke groep bij u in de buurt is, kunt u een ondersteuningsgroep zoeken voor uw onderliggende aandoening, zoals een diabetesondersteuningsgroep of een ondersteuningsgroep voor seksuele problemen.[20] - Het kan handig zijn om met anderen te praten die begrijpen waar je doorheen gaat en die te maken hebben met veel van dezelfde problemen als jij. Je kunt ook enkele coping-mechanismen uit de steungroep leren om het leven met een autonoom disfunction gemakkelijker te maken.
-
 3 Reik naar familie en vrienden. Leun op degenen die zich het dichtst bij u bevinden om een ondersteuningssysteem voor uzelf te maken. Wees bereid om hulp te vragen en te accepteren wanneer dit nodig is. Probeer uzelf niet af te sluiten voor uw familie en vrienden en concentreer u op het handhaven van een positieve houding ten aanzien van het aanpakken van uitdagingen of moeilijkheden waarmee u te maken krijgt als gevolg van uw stoornis.[21]
3 Reik naar familie en vrienden. Leun op degenen die zich het dichtst bij u bevinden om een ondersteuningssysteem voor uzelf te maken. Wees bereid om hulp te vragen en te accepteren wanneer dit nodig is. Probeer uzelf niet af te sluiten voor uw familie en vrienden en concentreer u op het handhaven van een positieve houding ten aanzien van het aanpakken van uitdagingen of moeilijkheden waarmee u te maken krijgt als gevolg van uw stoornis.[21]
 Minotauromaquia
Minotauromaquia
 1 Krijg een officiële diagnose van uw arts. Een autonome stoornis kan het gevolg zijn van verschillende andere ziekten of stoornissen. Uw arts zal testen die overeenkomen met de symptomen die u ervaart, toedienen en u behandelopties bieden op basis van hun diagnose.[2] Sommige autonome stoornissen kunnen na verloop van tijd verbeteren met de juiste behandeling, maar andere autonome stoornissen kunnen niet genezen en het doel van de behandeling is om je levensstandaard te behouden en je symptomen te beheersen.[3]
1 Krijg een officiële diagnose van uw arts. Een autonome stoornis kan het gevolg zijn van verschillende andere ziekten of stoornissen. Uw arts zal testen die overeenkomen met de symptomen die u ervaart, toedienen en u behandelopties bieden op basis van hun diagnose.[2] Sommige autonome stoornissen kunnen na verloop van tijd verbeteren met de juiste behandeling, maar andere autonome stoornissen kunnen niet genezen en het doel van de behandeling is om je levensstandaard te behouden en je symptomen te beheersen.[3]  2 Herken de meest voorkomende symptomen geassocieerd met een autonome stoornis. Er zijn verschillende veelvoorkomende medische problemen die kunnen optreden als gevolg van een autonome stoornis:[4][5]
2 Herken de meest voorkomende symptomen geassocieerd met een autonome stoornis. Er zijn verschillende veelvoorkomende medische problemen die kunnen optreden als gevolg van een autonome stoornis:[4][5]  3 Bespreek behandelingsopties met uw arts. Zodra u de diagnose van onderliggende oorzaken hebt ontvangen, zal uw arts waarschijnlijk een combinatie van thuisbehandelingen en medicatie aanraden. Ze kunnen ook coping-methoden aanbevelen om je te helpen een volledig leven te leiden met de autonome stoornis.[6]
3 Bespreek behandelingsopties met uw arts. Zodra u de diagnose van onderliggende oorzaken hebt ontvangen, zal uw arts waarschijnlijk een combinatie van thuisbehandelingen en medicatie aanraden. Ze kunnen ook coping-methoden aanbevelen om je te helpen een volledig leven te leiden met de autonome stoornis.[6]  1 Pas je dieet aan en neem medicijnen voor problemen met de spijsvertering. Om uw spijsvertering te helpen verbeteren, moet u de hoeveelheid vezels en vloeistoffen in uw dieet langzaam verhogen. Als u dit gedurende een bepaalde periode doet, voorkomt u dat u gasachtig of opgeblazen wordt. Je moet ook de hele dag door kleinere maaltijden eten om overbelasting van je spijsverteringsstelsel te voorkomen. Door meer water te drinken gedurende de dag, wordt ook uw spijsverteringssysteem gestimuleerd om naar behoren te functioneren.[8]
1 Pas je dieet aan en neem medicijnen voor problemen met de spijsvertering. Om uw spijsvertering te helpen verbeteren, moet u de hoeveelheid vezels en vloeistoffen in uw dieet langzaam verhogen. Als u dit gedurende een bepaalde periode doet, voorkomt u dat u gasachtig of opgeblazen wordt. Je moet ook de hele dag door kleinere maaltijden eten om overbelasting van je spijsverteringsstelsel te voorkomen. Door meer water te drinken gedurende de dag, wordt ook uw spijsverteringssysteem gestimuleerd om naar behoren te functioneren.[8]  2 Train je blaas en neem medicijnen voor urinekwesties. Stel een schema op zodat u elke dag op hetzelfde tijdstip vloeistoffen drinkt en plasst - probeer de badkamer elk uur te gebruiken en werk om de drie tot vier uur. Dit kan helpen om de capaciteit van uw blaas te vergroten en uw blaas te trainen zodat deze op de juiste momenten leeg raakt.[12]
2 Train je blaas en neem medicijnen voor urinekwesties. Stel een schema op zodat u elke dag op hetzelfde tijdstip vloeistoffen drinkt en plasst - probeer de badkamer elk uur te gebruiken en werk om de drie tot vier uur. Dit kan helpen om de capaciteit van uw blaas te vergroten en uw blaas te trainen zodat deze op de juiste momenten leeg raakt.[12]  3 Gebruik medicijnen en andere behandelingen om seksuele problemen te beheersen. Als u lijdt aan erectiestoornissen, kan uw arts medicijnen zoals sildenafil (Viagra), vardenafil (Levitra) of tadalafil (Cialis) aanbevelen om u te helpen een erectie te krijgen en te behouden. U kunt last krijgen van bijwerkingen zoals lichte hoofdpijn, blozen of roodheid van uw gezicht, maagklachten en veranderingen in uw vermogen om kleuren te zien.[13]
3 Gebruik medicijnen en andere behandelingen om seksuele problemen te beheersen. Als u lijdt aan erectiestoornissen, kan uw arts medicijnen zoals sildenafil (Viagra), vardenafil (Levitra) of tadalafil (Cialis) aanbevelen om u te helpen een erectie te krijgen en te behouden. U kunt last krijgen van bijwerkingen zoals lichte hoofdpijn, blozen of roodheid van uw gezicht, maagklachten en veranderingen in uw vermogen om kleuren te zien.[13]  4 Pas uw dieet aan en neem hartmedicijnen voor hartproblemen of overmatig zweten. Uw arts zal een zoutrijk dieet met hoog zoutgehalte aanbevelen als u ernstige gevallen van bloeddrukproblemen heeft. Deze behandeling kan ervoor zorgen dat uw bloeddruk stijgt of dat uw voeten, enkels of benen opzwellen. Praat met uw arts over de grenzen van dit dieet.[14]
4 Pas uw dieet aan en neem hartmedicijnen voor hartproblemen of overmatig zweten. Uw arts zal een zoutrijk dieet met hoog zoutgehalte aanbevelen als u ernstige gevallen van bloeddrukproblemen heeft. Deze behandeling kan ervoor zorgen dat uw bloeddruk stijgt of dat uw voeten, enkels of benen opzwellen. Praat met uw arts over de grenzen van dit dieet.[14]  5 Doe zachte, low-impact oefeningen als je moeite hebt om rechtop te staan. Uw hartproblemen kunnen gepaard gaan met orthostatische hypotensie of moeite met rechtop staan. Het is belangrijk om zachte oefeningen te doen om je spierspanning op te bouwen zonder het risico te vallen of het bewustzijn te verliezen.[15]
5 Doe zachte, low-impact oefeningen als je moeite hebt om rechtop te staan. Uw hartproblemen kunnen gepaard gaan met orthostatische hypotensie of moeite met rechtop staan. Het is belangrijk om zachte oefeningen te doen om je spierspanning op te bouwen zonder het risico te vallen of het bewustzijn te verliezen.[15]  6 Pas uw houding aan en til uw bed op als u bloeddrukproblemen hebt. Voer kleine aanpassingen uit, zoals het omhoog brengen van uw bed, zodat het hoofdeinde van uw bed vier centimeter hoger is. Gebruik blokken of risers onder het hoofdeinde van uw bed om uw hoofd omhoog te houden en te helpen bij lage bloeddruk.[16]
6 Pas uw houding aan en til uw bed op als u bloeddrukproblemen hebt. Voer kleine aanpassingen uit, zoals het omhoog brengen van uw bed, zodat het hoofdeinde van uw bed vier centimeter hoger is. Gebruik blokken of risers onder het hoofdeinde van uw bed om uw hoofd omhoog te houden en te helpen bij lage bloeddruk.[16]  7 Neem insuline en controleer uw bloedsuikerspiegel om uw diabetes te behandelen. U moet uw bloedglucose strikt controleren door uw insuline voor of na een maaltijd in te nemen en uw bloedsuikerspiegel te controleren.[17][18]
7 Neem insuline en controleer uw bloedsuikerspiegel om uw diabetes te behandelen. U moet uw bloedglucose strikt controleren door uw insuline voor of na een maaltijd in te nemen en uw bloedsuikerspiegel te controleren.[17][18]  1 Praat met een hulpverlener of een therapeut over uw toestand. Veel mensen met een autonome stoornis lijden ook aan depressie en angst. Als u impotentie of problemen met seksuele opwinding ervaart, kunt u relatieproblemen hebben met uw partner. Praten met een hulpverlener of therapeut kan u helpen deze problemen op te lossen en professionele ondersteuning te krijgen.[19]
1 Praat met een hulpverlener of een therapeut over uw toestand. Veel mensen met een autonome stoornis lijden ook aan depressie en angst. Als u impotentie of problemen met seksuele opwinding ervaart, kunt u relatieproblemen hebben met uw partner. Praten met een hulpverlener of therapeut kan u helpen deze problemen op te lossen en professionele ondersteuning te krijgen.[19]  2 Word lid van een steungroep. Praat met uw arts over steungroepen voor autonome stoornissen in uw regio.Als er geen specifieke groep bij u in de buurt is, kunt u een ondersteuningsgroep zoeken voor uw onderliggende aandoening, zoals een diabetesondersteuningsgroep of een ondersteuningsgroep voor seksuele problemen.[20]
2 Word lid van een steungroep. Praat met uw arts over steungroepen voor autonome stoornissen in uw regio.Als er geen specifieke groep bij u in de buurt is, kunt u een ondersteuningsgroep zoeken voor uw onderliggende aandoening, zoals een diabetesondersteuningsgroep of een ondersteuningsgroep voor seksuele problemen.[20]  3 Reik naar familie en vrienden. Leun op degenen die zich het dichtst bij u bevinden om een ondersteuningssysteem voor uzelf te maken. Wees bereid om hulp te vragen en te accepteren wanneer dit nodig is. Probeer uzelf niet af te sluiten voor uw familie en vrienden en concentreer u op het handhaven van een positieve houding ten aanzien van het aanpakken van uitdagingen of moeilijkheden waarmee u te maken krijgt als gevolg van uw stoornis.[21]
3 Reik naar familie en vrienden. Leun op degenen die zich het dichtst bij u bevinden om een ondersteuningssysteem voor uzelf te maken. Wees bereid om hulp te vragen en te accepteren wanneer dit nodig is. Probeer uzelf niet af te sluiten voor uw familie en vrienden en concentreer u op het handhaven van een positieve houding ten aanzien van het aanpakken van uitdagingen of moeilijkheden waarmee u te maken krijgt als gevolg van uw stoornis.[21]