Je lever - het grote, voetbalvormige orgaan in je rechter bovenbuik - is de sleutel tot een gezond functioneren van je lichaam. De lever reinigt en zuivert je bloed en verwijdert schadelijke chemicaliën die door je lichaam zijn gemaakt en die de bloedbaan binnendringen. Bovendien maakt de lever gal, die je helpt vet uit voedsel te breken en ook suiker (glucose) opslaat, wat je een energie-boost kan geven.[1] Een vergrote lever, ook bekend als hepatomegalie, is geen ziekte zelf, maar is een symptoom van een onderliggende medische aandoening zoals alcoholisme, virale infectie (hepatitis), metabole stoornis, kanker, galstenen en bepaalde hartproblemen. Om te bepalen of uw lever vergroot is, moet u de tekenen en symptomen herkennen, een professionele diagnose krijgen en op de hoogte zijn van de risicofactoren.
Deel een van de drie:
Herken de tekenen en symptomen
-
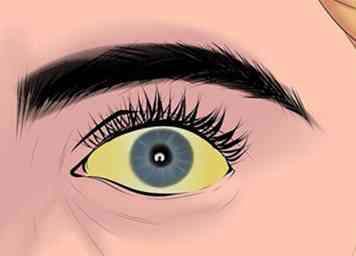 1 Wees alert op geelzucht symptomen. Geelzucht is een gele pigmentatie van de huid, slijm en ogenwit veroorzaakt door overmatig bilirubine in uw bloedbaan. Bilirubine is een geelachtig oranje pigment dat wordt aangetroffen in levergal.[2] Omdat een gezonde lever gewoonlijk overtollig bilirubine verwijdert, duidt de aanwezigheid ervan op een leverprobleem.[3]
1 Wees alert op geelzucht symptomen. Geelzucht is een gele pigmentatie van de huid, slijm en ogenwit veroorzaakt door overmatig bilirubine in uw bloedbaan. Bilirubine is een geelachtig oranje pigment dat wordt aangetroffen in levergal.[2] Omdat een gezonde lever gewoonlijk overtollig bilirubine verwijdert, duidt de aanwezigheid ervan op een leverprobleem.[3] - Naast geelachtige pigmentatie van de huid en het wit van de ogen, kunnen de symptomen van geelzucht moeheid, buikpijn, gewichtsverlies, braken, koorts, bleke ontlasting en donkere urine omvatten.
- De symptomen van geelzucht zijn meestal aanwezig wanneer de lever ernstig wordt geschaad en het is het beste om onmiddellijk medische hulp te zoeken als u deze ervaart.
-
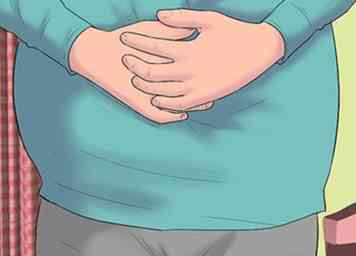 2 Let op zwelling van de buik (uitzetting) of pijn. Buikzwelling, als u niet zwanger bent, duidt meestal op een opeenhoping van vet, vocht of uitwerpselen, of de aanwezigheid van een tumor, cyste, vleesbomen of een andere vergroting van een orgaan zoals de lever of milt.[4] In sommige ernstige gevallen zou je er acht maanden zwanger uit kunnen zien, zelfs als je dat niet bent. Veel oorzaken van zwelling van de buik wijzen op een onderliggende medische aandoening die uw arts moet onderzoeken.[5]
2 Let op zwelling van de buik (uitzetting) of pijn. Buikzwelling, als u niet zwanger bent, duidt meestal op een opeenhoping van vet, vocht of uitwerpselen, of de aanwezigheid van een tumor, cyste, vleesbomen of een andere vergroting van een orgaan zoals de lever of milt.[4] In sommige ernstige gevallen zou je er acht maanden zwanger uit kunnen zien, zelfs als je dat niet bent. Veel oorzaken van zwelling van de buik wijzen op een onderliggende medische aandoening die uw arts moet onderzoeken.[5] - Als het een vochtophoping is, wordt het ascites genoemd en is het een veelvoorkomend symptoom van een vergrote lever.
- Deze zwelling in de buik zal vaak leiden tot een verminderde eetlust omdat u te "vol" bent om te eten. Dit symptoom wordt "vroege verzadiging" genoemd. U kunt ook helemaal geen eetlust hebben vanwege de zwelling.[6]
- Je kunt ook zwelling in de benen ervaren.[7]
- Buikpijn, vooral in de rechter bovenzijde van uw buik, kan ook een teken zijn van een vergrote lever, vooral als u ook andere symptomen heeft.[8]
-
 3 Herken algemene symptomen die kunnen wijzen op een vergrote lever. Koorts, verlies van eetlust, misselijkheid, braken, pijn in de rechterbovenkant van uw buik en gewichtsverlies zijn symptomen die niet specifiek zijn voor leververgroting, maar kunnen een teken zijn van leverziekte en vergroting als ze ernstig, langdurig, of onverwacht.[9]
3 Herken algemene symptomen die kunnen wijzen op een vergrote lever. Koorts, verlies van eetlust, misselijkheid, braken, pijn in de rechterbovenkant van uw buik en gewichtsverlies zijn symptomen die niet specifiek zijn voor leververgroting, maar kunnen een teken zijn van leverziekte en vergroting als ze ernstig, langdurig, of onverwacht.[9] - Een gebrek aan eetlust of onwil om te eten kan gepaard gaan met opgezette buik, zoals hierboven vermeld. Het kan ook een symptoom zijn van galblaasaandoeningen, omdat patiënten misschien niet willen eten, omdat eten een trigger is voor pijn. Een gebrek aan eetlust kan ook gepaard gaan met kanker en hepatitis.
- Artsen definiëren meestal een aanzienlijk gewichtsverlies als meer dan 10% van uw lichaamsgewicht. Als u geen poging doet om af te vallen en u ziet gewichtsverlies, moet u contact opnemen met uw arts.[10]
- Koorts is een marker van ontstekingen in het lichaam. Omdat leververgroting het gevolg kan zijn van een infectie zoals hepatitis, is het belangrijk om koorts te herkennen en aan te pakken wanneer dit optreedt.
- Ongebruikelijk bleke, lichtgrijze of zelfs witte ontlasting kan een teken zijn van leverproblemen.[11]
-
 4 Zoek naar vermoeidheid. Wanneer u vermoeidheid ervaart, voelt u zich moe na slechts een kleine inspanning te hebben verricht. Dit kan voorkomen wanneer de voorraad voedingsstoffen van de lever wordt beschadigd en het lichaam zijn spieren van zijn voedingsstoffen als alternatieve energiebron opgebruikt.[12]
4 Zoek naar vermoeidheid. Wanneer u vermoeidheid ervaart, voelt u zich moe na slechts een kleine inspanning te hebben verricht. Dit kan voorkomen wanneer de voorraad voedingsstoffen van de lever wordt beschadigd en het lichaam zijn spieren van zijn voedingsstoffen als alternatieve energiebron opgebruikt.[12] - Vermoeidheid kan wijzen op de aanwezigheid van een leverprobleem en zwelling kan een bijbehorend symptoom zijn. Virale hepatitis en kanker kunnen beide vermoeidheid veroorzaken.
-
 5 Let op toegenomen jeuk. Wanneer de lever een verminderde werking heeft, kunt u jeuk krijgen (jeukende huid) die zowel gelokaliseerd als gegeneraliseerd kan zijn. Deze toestand treedt op wanneer de levergalkanalen worden belemmerd. Als gevolg hiervan, galzouten die zijn uitgescheiden in uw bloedbaan storten zich in uw huid en veroorzaakt een jeuk gevoel.[13]
5 Let op toegenomen jeuk. Wanneer de lever een verminderde werking heeft, kunt u jeuk krijgen (jeukende huid) die zowel gelokaliseerd als gegeneraliseerd kan zijn. Deze toestand treedt op wanneer de levergalkanalen worden belemmerd. Als gevolg hiervan, galzouten die zijn uitgescheiden in uw bloedbaan storten zich in uw huid en veroorzaakt een jeuk gevoel.[13] - U kunt in de verleiding komen om de jeuk te behandelen, maar als u een leverprobleem vermoedt, moet u eerst naar uw arts gaan.
-
 6 Herken angiomen van spinnen. Spin angiomas (of spin-nevi) zijn verwijde bloedvaten die zich vanuit een centrale rode punt verspreiden en lijken op spinnenwebben. Deze aderen vormen zich vaak op het gezicht, de hals, de handen en de bovenste helft van de borstkas en zijn een klassiek teken van leverziekte en hepatitis.[14]
6 Herken angiomen van spinnen. Spin angiomas (of spin-nevi) zijn verwijde bloedvaten die zich vanuit een centrale rode punt verspreiden en lijken op spinnenwebben. Deze aderen vormen zich vaak op het gezicht, de hals, de handen en de bovenste helft van de borstkas en zijn een klassiek teken van leverziekte en hepatitis.[14] - Een enkele spin nevus is niet typisch een reden tot zorg op zich. Als u echter andere gezondheidsproblemen of symptomen vertoont, zoals lethargie, vermoeidheid, een opgeblazen gevoel of tekenen van geelzucht, moet u uw arts raadplegen, omdat dit een teken kan zijn van leverproblemen. Als u bovendien meerdere clusters met spider naevi heeft, moet u ook uw arts raadplegen, omdat dit suggereert dat er iets mis is met uw lever.[15]
- Spin angiomas kunnen variëren in grootte tot 5 millimeter in diameter.
- Als u matige druk uitoefent met uw vingers, zal hun rode kleur een paar seconden verdwijnen en worden ze wit (blancherend) omdat het bloed eruit zal lopen.
Tweede deel van de drie:
Een professionele diagnose krijgen
-
 1 Maak een afspraak met uw primaire zorgverzekeraar. Aan het begin van de afspraak zal uw arts een volledige medische geschiedenis met u willen doen. Het is belangrijk dat u uw provider op de hoogte stelt en eerlijk bent.
1 Maak een afspraak met uw primaire zorgverzekeraar. Aan het begin van de afspraak zal uw arts een volledige medische geschiedenis met u willen doen. Het is belangrijk dat u uw provider op de hoogte stelt en eerlijk bent. - Houd er rekening mee dat sommige vragen die uw arts zal stellen, vrij persoonlijk zijn en betrekking hebben op middelengebruik, alcoholgebruik en seksuele partners. Uw antwoorden zijn echter van cruciaal belang voor uw diagnose. Wees duidelijk en vertel de waarheid.
- Vertel uw arts over alle medicijnen of supplementen die u gebruikt, inclusief vitamines en kruiden.
-
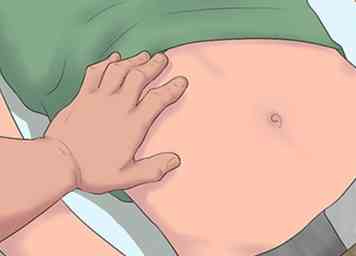 2 Krijg een lichamelijk onderzoek. Een klinisch lichamelijk onderzoek is de eerste stap naar het diagnosticeren van een vergrote lever. Uw arts zal beginnen met het onderzoeken van uw huid op geelzucht en spinangiomen als u deze nog niet als symptomen heeft gemeld. Hij kan dan uw lever onderzoeken door uw maag met zijn hand te voelen.[16]
2 Krijg een lichamelijk onderzoek. Een klinisch lichamelijk onderzoek is de eerste stap naar het diagnosticeren van een vergrote lever. Uw arts zal beginnen met het onderzoeken van uw huid op geelzucht en spinangiomen als u deze nog niet als symptomen heeft gemeld. Hij kan dan uw lever onderzoeken door uw maag met zijn hand te voelen.[16] - Een vergrote lever kan onregelmatig, zacht of stevig aanvoelen, met of zonder knobbeltjes, afhankelijk van de onderliggende oorzaak. Dit soort testen kan de grootte en textuur van de lever bepalen om de mate van leververgroting te beoordelen. Uw arts zal twee methoden voor lichamelijk onderzoek gebruiken: een slagproef en een palpatietest.
-
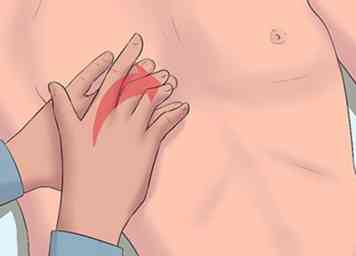 3 Gebruik percussie om de toestand van uw lever te beoordelen. Percussie is een methode om de grootte van de lever te beoordelen en ervoor te zorgen dat de lever de grenzen van de juiste ribben (de ribbenkast) niet overschrijdt, wat de beschermende barrière van de lever is. Het onderzoekt je innerlijke organen door de geluiden die ze produceren te analyseren. Uw arts voert dit onderzoek uit door op het oppervlak van uw lichaam te tikken en naar het resulterende geluid te luisteren. Als ze een dof geluid horen dat meer dan 2,5 cm onder de bodem van uw ribbenkast uitsteekt, kan uw lever worden vergroot. Merk op dat als u een opgezette buik ervaart, deze test niet accuraat is en u waarschijnlijk een echografie in de buik moet hebben.[17][18]
3 Gebruik percussie om de toestand van uw lever te beoordelen. Percussie is een methode om de grootte van de lever te beoordelen en ervoor te zorgen dat de lever de grenzen van de juiste ribben (de ribbenkast) niet overschrijdt, wat de beschermende barrière van de lever is. Het onderzoekt je innerlijke organen door de geluiden die ze produceren te analyseren. Uw arts voert dit onderzoek uit door op het oppervlak van uw lichaam te tikken en naar het resulterende geluid te luisteren. Als ze een dof geluid horen dat meer dan 2,5 cm onder de bodem van uw ribbenkast uitsteekt, kan uw lever worden vergroot. Merk op dat als u een opgezette buik ervaart, deze test niet accuraat is en u waarschijnlijk een echografie in de buik moet hebben.[17][18] - Uw arts zal, als hij rechtshandig is, zijn linkerhand op uw borst leggen en zijn middelvinger stevig tegen de borstwand drukken. Met behulp van de middelvinger van hun rechterhand raken ze het midden van hun linker middelvinger. De opvallende beweging moet uit de pols komen (net als piano spelen).
- Beginnend onder je borst, zou de percussie moeten resulteren in een trommelachtig trommelgeluid. Dat komt omdat je long daar is gelegen en is gevuld met lucht.
- Uw arts zal langzaam naar beneden gaan in een rechte lijn die over de lever ligt en luistert wanneer het trommelvlies klinkt als "plof". Dit betekent dat uw arts nu over de lever is. Ze zullen percussie blijven houden en aandacht schenken als ze aan het einde van je ribbenkast komen om te zien of ze nog steeds een "ploffend" geluid horen en hoe ver. Uw arts zal stoppen wanneer het "bons" verandert in een mix van intestinale geluiden (gas en gorgelend).
- De arts zal tellen hoeveel centimeters eronder, indien aanwezig, de lever, voorbij de ribbenkast zijn gegaan. Dit is meestal een teken van ziekte, omdat onze ribbenkast bedoeld is om onze belangrijke inwendige organen zoals de lever en de milt te beschermen. (Als u hypergeflenste longen heeft maar verder gezond bent, kan uw arts mogelijk de leverrand voelen.)
-
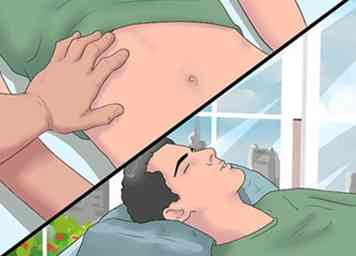 4 Probeer palpatie om de vorm en consistentie van de lever te bepalen. Uw arts zal ook palpatie gebruiken om te bepalen of uw lever is vergroot. Palpatie, zoals percussie, maakt gebruik van de aanraking en druk van de handen.[19][20]
4 Probeer palpatie om de vorm en consistentie van de lever te bepalen. Uw arts zal ook palpatie gebruiken om te bepalen of uw lever is vergroot. Palpatie, zoals percussie, maakt gebruik van de aanraking en druk van de handen.[19][20] - Dit wordt uitgevoerd als uw arts rechtshandig is door zijn linkerhand onder uw rechterkant te plaatsen. Je zult diep in moeten ademen en langzaam uitademen terwijl je arts probeert de lever tussen hun handen te "vangen". Ze zullen hun vingertoppen gebruiken om de lever tussen de rand en de onderkant van de ribbenkast te voelen, op zoek naar belangrijke details zoals vorm, consistentie, oppervlaktestructuur, gevoeligheid en grensscherpte.
- Uw arts zal voelen voor een oppervlaktestructuur die ruw, onregelmatig of nodulair is en ook of de lever een harde of stevige consistentie heeft. Ze zullen je ook vragen of je enige tederheid voelt als ze op drukken.
-
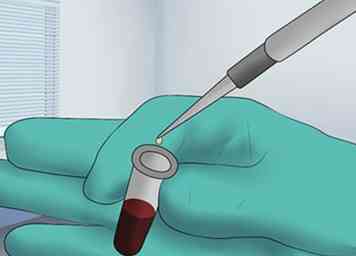 5 Bloedonderzoek doen. Uw arts zal waarschijnlijk een monster van uw bloed laten afnemen om de functie en gezondheid van uw lever te beoordelen. Bloedonderzoeken worden meestal gebruikt om de mogelijke aanwezigheid van een virale infectie zoals hepatitis te identificeren.[21][22]
5 Bloedonderzoek doen. Uw arts zal waarschijnlijk een monster van uw bloed laten afnemen om de functie en gezondheid van uw lever te beoordelen. Bloedonderzoeken worden meestal gebruikt om de mogelijke aanwezigheid van een virale infectie zoals hepatitis te identificeren.[21][22] - Het bloedmonster geeft aan wat uw leverenzymspiegels zijn en geeft daardoor belangrijke informatie over de gezondheid en het functioneren van uw lever. Andere bloedonderzoeken kunnen ook geschikt zijn, waaronder een volledig aantal bloedcellen, het hepatitisvirus en bloedstollingstests. Deze laatste testen zijn vooral nuttig om de leverfunctie te bepalen, omdat de lever verantwoordelijk is voor het aanmaken van de eiwitten die betrokken zijn bij het stollen van bloed.[23]
-
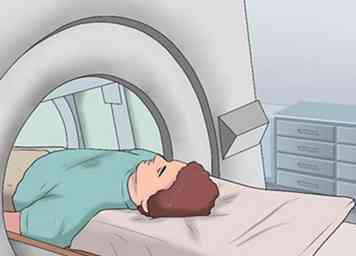 6 Maak imaging-tests. Imaging-tests zoals echografie, computertomografie (CT) en magnetische resonantie beeldvorming (MRI) scans worden vaak aanbevolen om de diagnose te bevestigen en de anatomie van de lever en de omliggende weefsels te beoordelen. Deze tests kunnen uw arts specifieke informatie geven die u vervolgens een goed beeld kan geven van de toestand van uw lever.[24]
6 Maak imaging-tests. Imaging-tests zoals echografie, computertomografie (CT) en magnetische resonantie beeldvorming (MRI) scans worden vaak aanbevolen om de diagnose te bevestigen en de anatomie van de lever en de omliggende weefsels te beoordelen. Deze tests kunnen uw arts specifieke informatie geven die u vervolgens een goed beeld kan geven van de toestand van uw lever.[24] - Abdominale echografie - In deze test gaat u liggen als een handvoeler over de buik wordt bewogen. De sonde zendt hoogfrequente geluidsgolven uit die tegen de organen in het lichaam stuiteren en worden ontvangen door een computer, die deze geluidsgolven omzet in een beeld van uw inwendige buikorganen. Uw zorgverlener zal u vertellen hoe u zich op de test moet voorbereiden, maar in de meeste gevallen mag u niet eten of drinken vóór de test.[25]
- Abdominale CT-scan - In een CT-scan worden röntgenfoto's gemaakt om beelden in dwarsdoorsnede over uw buikstreek te maken. Je moet op een smalle tafel liggen die in de CT-machine glijdt en stil blijft terwijl de röntgenfoto's worden genomen en rond je draaien. Deze worden op een computer in afbeeldingen omgezet. Uw arts zal u vertellen hoe u zich op dit examen moet voorbereiden.Omdat de test soms een speciale kleurstof met zich meebrengt, genaamd contrast dat in je lichaam wordt gebracht (via IV of oraal), kun je misschien niet op voorhand eten of drinken.[26]
- MRI-buikscan - Bij deze test worden magneten en radiogolven gebruikt om beelden van de interne buikstreek te maken in plaats van straling (röntgenstralen). Je moet op een smalle tafel liggen die in een grote tunnelachtige scanner glijdt. Om uw organen duidelijker te maken op de scans, kan de test verf vereisen, iets dat uw arts van tevoren met u zal bespreken. Net als bij de andere tests, kan je worden gevraagd om niet te eten of te drinken voor de test.[27]
-
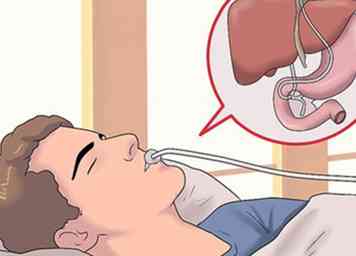 7 Onderga een endoscopische retrograde cholangiopancreatografie (ERCP). Dit is een onderzoeksveld dat problemen oplost in de galwegen, de buizen die gal van de lever naar uw galblaas en dunne darm transporteren.[28][29]
7 Onderga een endoscopische retrograde cholangiopancreatografie (ERCP). Dit is een onderzoeksveld dat problemen oplost in de galwegen, de buizen die gal van de lever naar uw galblaas en dunne darm transporteren.[28][29] - In deze test wordt een intraveneuze lijn in uw arm geplaatst en krijgt u iets om u te ontspannen. Dan zal uw arts een endoscoop door uw mond inbrengen en door de slokdarm en maag tot het de dunne darm bereikt (het deel dat zich het dichtst bij de maag bevindt). Ze passeren een katheter door de endoscoop en steken deze in de galwegen die in verbinding staan met de pancreas en de galblaas. Vervolgens zullen ze kleurstof in de kanalen injecteren, waardoor de arts eventuele probleemgebieden duidelijker kan zien. Er worden dan röntgenfoto's gemaakt.[30]
- Deze test volgt meestal beeldvormingstests, inclusief echografie, CT-scan of MRI-scan.
- Zoals met veel van de andere genoemde tests, zal uw arts de procedure beschrijven en u vertellen wat u kunt verwachten. U moet uw toestemming voor de ERCP geven en vier uur voorafgaand aan de test niet eten of drinken.
- Een ERCP kan een goede optie zijn, omdat uw arts het ook kan gebruiken om de behandeling te vergemakkelijken. Als er bijvoorbeeld stenen of andere obstructies in de galkanalen zijn, kan de arts die verwijderen terwijl de ERCP wordt uitgevoerd.[31]
-
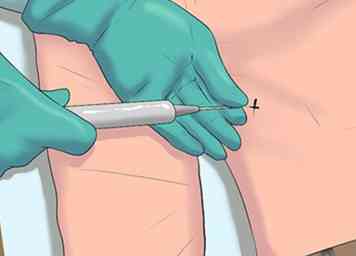 8 Onderzoek naar een leverbiopsie. Over het algemeen kunnen een vergrote lever en eventuele leveraandoeningen of -aandoeningen met succes worden vastgesteld door middel van een medische geschiedenis, lichamelijk onderzoek, bloedonderzoek en ten slotte beeldvormende testen. Een biopsie kan echter in bepaalde situaties worden aanbevolen, vooral als de diagnose onduidelijk is of als kanker wordt vermoed.[32]
8 Onderzoek naar een leverbiopsie. Over het algemeen kunnen een vergrote lever en eventuele leveraandoeningen of -aandoeningen met succes worden vastgesteld door middel van een medische geschiedenis, lichamelijk onderzoek, bloedonderzoek en ten slotte beeldvormende testen. Een biopsie kan echter in bepaalde situaties worden aanbevolen, vooral als de diagnose onduidelijk is of als kanker wordt vermoed.[32] - De procedure omvat het inbrengen van een lange, dunne naald in de lever om het leverweefselmonster te verzamelen en zal meestal worden uitgevoerd door een leverspecialist (een gastro-enteroloog of een hepatoloog). Omdat het een invasieve test is, wordt u onder plaatselijke of algemene anesthesie geplaatst. Het monster wordt vervolgens naar een laboratorium gestuurd voor verder onderzoek, met name om na te gaan of er kankercellen aanwezig zijn.
-
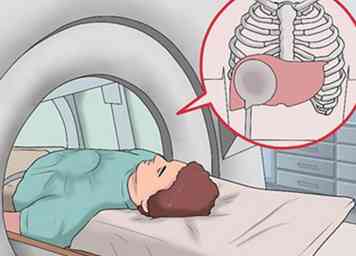 9 Koop een magnetische resonantie-elastografie (MRE). Een relatief nieuwe beeldvormingstechniek, magnetische resonantie-elastografie combineert MRI-beeldvorming met geluidsgolven om een visuele kaart (elastograaf) te construeren om de stijfheid van lichaamsweefsels, in dit geval van de lever, te beoordelen. Een verharding van de lever is een symptoom van chronische leverziekte en iets dat het MRE kan detecteren. Deze test is niet-invasief en kan een alternatief zijn voor een leverbiopsie.[33][34]
9 Koop een magnetische resonantie-elastografie (MRE). Een relatief nieuwe beeldvormingstechniek, magnetische resonantie-elastografie combineert MRI-beeldvorming met geluidsgolven om een visuele kaart (elastograaf) te construeren om de stijfheid van lichaamsweefsels, in dit geval van de lever, te beoordelen. Een verharding van de lever is een symptoom van chronische leverziekte en iets dat het MRE kan detecteren. Deze test is niet-invasief en kan een alternatief zijn voor een leverbiopsie.[33][34] - Magnetische resonantie-elastografie is een nieuwe maar snel ontwikkelende technologie. Het wordt momenteel alleen aangeboden in een paar medische centra, maar is in opkomst. Neem contact op met uw arts om te zien of dit een optie voor u is.[35]
Derde deel van de drie:
Bewust zijn van de risicofactoren
-
 1 Bepaal het risico van hepatitis. Hepatitis A, B en C veroorzaken leverontsteking en kunnen leiden tot vergroting, vergezeld van een zachte, zachte leverrand. Als u een vorm van hepatitis heeft, loopt u een groter risico op een vergrote lever.[36]
1 Bepaal het risico van hepatitis. Hepatitis A, B en C veroorzaken leverontsteking en kunnen leiden tot vergroting, vergezeld van een zachte, zachte leverrand. Als u een vorm van hepatitis heeft, loopt u een groter risico op een vergrote lever.[36] - De schade aan de lever is te wijten aan bloed en immuuncellen die de lever overspoelen in een poging om te vechten tegen de hepatitis-infectie.
-
 2 Overweeg of u hartfalen aan de rechterkant heeft. Rechtszijdige hartfalen kan leververgroting produceren, met een zachte, zachte leverrand.[37]
2 Overweeg of u hartfalen aan de rechterkant heeft. Rechtszijdige hartfalen kan leververgroting produceren, met een zachte, zachte leverrand.[37] - Dit gebeurt omdat bloed zich ophoopt in de lever als gevolg van inefficiënt pompen van het hart. Omdat het hart zijn werk niet doet, gaat het bloed achteruit in de lever.
-
 3 Herken de risicocirrose vormt. Cirrose is een chronische ziekte die leidt tot een verhoogde dichtheid van de lever als gevolg van fibrose (overmatige productie van littekenweefsel). Cirrose is meestal het gevolg van levensstijlkeuzes die de lever negatief beïnvloeden. Met name alcoholmisbruik kan direct cirrose veroorzaken.[38]
3 Herken de risicocirrose vormt. Cirrose is een chronische ziekte die leidt tot een verhoogde dichtheid van de lever als gevolg van fibrose (overmatige productie van littekenweefsel). Cirrose is meestal het gevolg van levensstijlkeuzes die de lever negatief beïnvloeden. Met name alcoholmisbruik kan direct cirrose veroorzaken.[38] - Cirrose kan zowel vergroting als krimp veroorzaken, maar wordt meestal geassocieerd met vergroting.
-
 4 Overweeg enige genetische of metabolische omstandigheden die u heeft. Mensen met bepaalde genetische of metabole aandoeningen, zoals de ziekte van Wilson[39] en de ziekte van Gaucher,[40] kan ook een groter risico lopen op het ontwikkelen van een vergrote lever.
4 Overweeg enige genetische of metabolische omstandigheden die u heeft. Mensen met bepaalde genetische of metabole aandoeningen, zoals de ziekte van Wilson[39] en de ziekte van Gaucher,[40] kan ook een groter risico lopen op het ontwikkelen van een vergrote lever. -
 5 Begrijp het risico op kanker. Mensen met kanker kunnen leververgroting ontwikkelen als gevolg van de verspreiding van kanker (metastasering) in de lever.[41] Als u de diagnose kanker heeft, vooral kanker aan een orgaan in de buurt van de lever, loopt u een groter risico op een vergrote lever.
5 Begrijp het risico op kanker. Mensen met kanker kunnen leververgroting ontwikkelen als gevolg van de verspreiding van kanker (metastasering) in de lever.[41] Als u de diagnose kanker heeft, vooral kanker aan een orgaan in de buurt van de lever, loopt u een groter risico op een vergrote lever. -
 6 Wees voorzichtig met overmatig alcoholgebruik. Chronisch of overmatig alcoholgebruik boven een paar drankjes per week kan schade aan de lever veroorzaken en de regeneratie van de lever belemmeren. Deze kunnen zowel onomkeerbare functionele en structurele schade aan de lever veroorzaken.[42]
6 Wees voorzichtig met overmatig alcoholgebruik. Chronisch of overmatig alcoholgebruik boven een paar drankjes per week kan schade aan de lever veroorzaken en de regeneratie van de lever belemmeren. Deze kunnen zowel onomkeerbare functionele en structurele schade aan de lever veroorzaken.[42] - Aangezien de lever zijn functionaliteit verliest door alcoholgebruik, kan deze vergroot en opgezwollen raken door een verminderde afvoercapaciteit. U kunt ook vette afzettingen in uw lever krijgen als u teveel alcohol gebruikt.
- Het Nationaal Instituut voor alcoholmisbruik en alcoholisme definieert "gematigd" drinken als niet meer dan één drankje per dag voor vrouwen en niet meer dan twee drankjes per dag voor mannen.[43]
-
 7 Overweeg je drugsgebruik. Veel vrij verkrijgbare medicijnen kunnen uw lever beschadigen als u ze gedurende langere tijd gebruikt of als ze buiten de aanbevolen dosering worden gebruikt. De meest lever-toxische geneesmiddelen omvatten onder meer orale anticonceptiva, anabole steroïden, diclofenac, amiodaron en statines.[44]
7 Overweeg je drugsgebruik. Veel vrij verkrijgbare medicijnen kunnen uw lever beschadigen als u ze gedurende langere tijd gebruikt of als ze buiten de aanbevolen dosering worden gebruikt. De meest lever-toxische geneesmiddelen omvatten onder meer orale anticonceptiva, anabole steroïden, diclofenac, amiodaron en statines.[44] - Als u langdurig medicatie gebruikt, moet u regelmatig worden gecontroleerd en moet u het advies van uw arts nauwgezet volgen.
- Acetaminophen (Tylenol), vooral als een overdosis wordt toegediend, is een veelvoorkomende oorzaak van leverfalen en kan leververgroting veroorzaken. Het risico is groter als acetaminophen wordt gemengd met alcohol.[45]
- Wees ervan bewust dat sommige kruidensupplementen, zoals black cohosh, ma huang en maretak, ook de kans op leverschade kunnen vergroten.
-
 8 Volg uw inname van vet voedsel. Regelmatige consumptie van vet voedsel, waaronder patat, hamburgers of andere junkfood, kan leiden tot vetophoping in de lever, vette lever genoemd. Er kunnen zich vetpools vormen die uiteindelijk de levercellen vernietigen.[46]
8 Volg uw inname van vet voedsel. Regelmatige consumptie van vet voedsel, waaronder patat, hamburgers of andere junkfood, kan leiden tot vetophoping in de lever, vette lever genoemd. Er kunnen zich vetpools vormen die uiteindelijk de levercellen vernietigen.[46] - Uw beschadigde lever is aangetast en kan zwellen vanwege een verminderd vermogen om bloed en toxines en de ophoping van vet te verwerken.
- Houd er ook rekening mee dat overgewicht of obesitas het risico op een leveraandoening verhoogt. Of iemand overgewicht of obesitas heeft, wordt bepaald door het gebruik van de body mass index (BMI), een indicator voor lichaamsvet. BMI is het gewicht van een persoon in kilogram (kg) gedeeld door het kwadraat van de persoon in meter (m). Een BMI van 25-29,9 wordt beschouwd als overgewicht, terwijl een BMI groter dan 30 als zwaarlijvig wordt beschouwd.[47]
 Minotauromaquia
Minotauromaquia
 1 Wees alert op geelzucht symptomen. Geelzucht is een gele pigmentatie van de huid, slijm en ogenwit veroorzaakt door overmatig bilirubine in uw bloedbaan. Bilirubine is een geelachtig oranje pigment dat wordt aangetroffen in levergal.[2] Omdat een gezonde lever gewoonlijk overtollig bilirubine verwijdert, duidt de aanwezigheid ervan op een leverprobleem.[3]
1 Wees alert op geelzucht symptomen. Geelzucht is een gele pigmentatie van de huid, slijm en ogenwit veroorzaakt door overmatig bilirubine in uw bloedbaan. Bilirubine is een geelachtig oranje pigment dat wordt aangetroffen in levergal.[2] Omdat een gezonde lever gewoonlijk overtollig bilirubine verwijdert, duidt de aanwezigheid ervan op een leverprobleem.[3]  2 Let op zwelling van de buik (uitzetting) of pijn. Buikzwelling, als u niet zwanger bent, duidt meestal op een opeenhoping van vet, vocht of uitwerpselen, of de aanwezigheid van een tumor, cyste, vleesbomen of een andere vergroting van een orgaan zoals de lever of milt.[4] In sommige ernstige gevallen zou je er acht maanden zwanger uit kunnen zien, zelfs als je dat niet bent. Veel oorzaken van zwelling van de buik wijzen op een onderliggende medische aandoening die uw arts moet onderzoeken.[5]
2 Let op zwelling van de buik (uitzetting) of pijn. Buikzwelling, als u niet zwanger bent, duidt meestal op een opeenhoping van vet, vocht of uitwerpselen, of de aanwezigheid van een tumor, cyste, vleesbomen of een andere vergroting van een orgaan zoals de lever of milt.[4] In sommige ernstige gevallen zou je er acht maanden zwanger uit kunnen zien, zelfs als je dat niet bent. Veel oorzaken van zwelling van de buik wijzen op een onderliggende medische aandoening die uw arts moet onderzoeken.[5]  3 Herken algemene symptomen die kunnen wijzen op een vergrote lever. Koorts, verlies van eetlust, misselijkheid, braken, pijn in de rechterbovenkant van uw buik en gewichtsverlies zijn symptomen die niet specifiek zijn voor leververgroting, maar kunnen een teken zijn van leverziekte en vergroting als ze ernstig, langdurig, of onverwacht.[9]
3 Herken algemene symptomen die kunnen wijzen op een vergrote lever. Koorts, verlies van eetlust, misselijkheid, braken, pijn in de rechterbovenkant van uw buik en gewichtsverlies zijn symptomen die niet specifiek zijn voor leververgroting, maar kunnen een teken zijn van leverziekte en vergroting als ze ernstig, langdurig, of onverwacht.[9]  4 Zoek naar vermoeidheid. Wanneer u vermoeidheid ervaart, voelt u zich moe na slechts een kleine inspanning te hebben verricht. Dit kan voorkomen wanneer de voorraad voedingsstoffen van de lever wordt beschadigd en het lichaam zijn spieren van zijn voedingsstoffen als alternatieve energiebron opgebruikt.[12]
4 Zoek naar vermoeidheid. Wanneer u vermoeidheid ervaart, voelt u zich moe na slechts een kleine inspanning te hebben verricht. Dit kan voorkomen wanneer de voorraad voedingsstoffen van de lever wordt beschadigd en het lichaam zijn spieren van zijn voedingsstoffen als alternatieve energiebron opgebruikt.[12]  5 Let op toegenomen jeuk. Wanneer de lever een verminderde werking heeft, kunt u jeuk krijgen (jeukende huid) die zowel gelokaliseerd als gegeneraliseerd kan zijn. Deze toestand treedt op wanneer de levergalkanalen worden belemmerd. Als gevolg hiervan, galzouten die zijn uitgescheiden in uw bloedbaan storten zich in uw huid en veroorzaakt een jeuk gevoel.[13]
5 Let op toegenomen jeuk. Wanneer de lever een verminderde werking heeft, kunt u jeuk krijgen (jeukende huid) die zowel gelokaliseerd als gegeneraliseerd kan zijn. Deze toestand treedt op wanneer de levergalkanalen worden belemmerd. Als gevolg hiervan, galzouten die zijn uitgescheiden in uw bloedbaan storten zich in uw huid en veroorzaakt een jeuk gevoel.[13]  6 Herken angiomen van spinnen. Spin angiomas (of spin-nevi) zijn verwijde bloedvaten die zich vanuit een centrale rode punt verspreiden en lijken op spinnenwebben. Deze aderen vormen zich vaak op het gezicht, de hals, de handen en de bovenste helft van de borstkas en zijn een klassiek teken van leverziekte en hepatitis.[14]
6 Herken angiomen van spinnen. Spin angiomas (of spin-nevi) zijn verwijde bloedvaten die zich vanuit een centrale rode punt verspreiden en lijken op spinnenwebben. Deze aderen vormen zich vaak op het gezicht, de hals, de handen en de bovenste helft van de borstkas en zijn een klassiek teken van leverziekte en hepatitis.[14]  1 Maak een afspraak met uw primaire zorgverzekeraar. Aan het begin van de afspraak zal uw arts een volledige medische geschiedenis met u willen doen. Het is belangrijk dat u uw provider op de hoogte stelt en eerlijk bent.
1 Maak een afspraak met uw primaire zorgverzekeraar. Aan het begin van de afspraak zal uw arts een volledige medische geschiedenis met u willen doen. Het is belangrijk dat u uw provider op de hoogte stelt en eerlijk bent.  2 Krijg een lichamelijk onderzoek. Een klinisch lichamelijk onderzoek is de eerste stap naar het diagnosticeren van een vergrote lever. Uw arts zal beginnen met het onderzoeken van uw huid op geelzucht en spinangiomen als u deze nog niet als symptomen heeft gemeld. Hij kan dan uw lever onderzoeken door uw maag met zijn hand te voelen.[16]
2 Krijg een lichamelijk onderzoek. Een klinisch lichamelijk onderzoek is de eerste stap naar het diagnosticeren van een vergrote lever. Uw arts zal beginnen met het onderzoeken van uw huid op geelzucht en spinangiomen als u deze nog niet als symptomen heeft gemeld. Hij kan dan uw lever onderzoeken door uw maag met zijn hand te voelen.[16]  3 Gebruik percussie om de toestand van uw lever te beoordelen. Percussie is een methode om de grootte van de lever te beoordelen en ervoor te zorgen dat de lever de grenzen van de juiste ribben (de ribbenkast) niet overschrijdt, wat de beschermende barrière van de lever is. Het onderzoekt je innerlijke organen door de geluiden die ze produceren te analyseren. Uw arts voert dit onderzoek uit door op het oppervlak van uw lichaam te tikken en naar het resulterende geluid te luisteren. Als ze een dof geluid horen dat meer dan 2,5 cm onder de bodem van uw ribbenkast uitsteekt, kan uw lever worden vergroot. Merk op dat als u een opgezette buik ervaart, deze test niet accuraat is en u waarschijnlijk een echografie in de buik moet hebben.[17][18]
3 Gebruik percussie om de toestand van uw lever te beoordelen. Percussie is een methode om de grootte van de lever te beoordelen en ervoor te zorgen dat de lever de grenzen van de juiste ribben (de ribbenkast) niet overschrijdt, wat de beschermende barrière van de lever is. Het onderzoekt je innerlijke organen door de geluiden die ze produceren te analyseren. Uw arts voert dit onderzoek uit door op het oppervlak van uw lichaam te tikken en naar het resulterende geluid te luisteren. Als ze een dof geluid horen dat meer dan 2,5 cm onder de bodem van uw ribbenkast uitsteekt, kan uw lever worden vergroot. Merk op dat als u een opgezette buik ervaart, deze test niet accuraat is en u waarschijnlijk een echografie in de buik moet hebben.[17][18]  4 Probeer palpatie om de vorm en consistentie van de lever te bepalen. Uw arts zal ook palpatie gebruiken om te bepalen of uw lever is vergroot. Palpatie, zoals percussie, maakt gebruik van de aanraking en druk van de handen.[19][20]
4 Probeer palpatie om de vorm en consistentie van de lever te bepalen. Uw arts zal ook palpatie gebruiken om te bepalen of uw lever is vergroot. Palpatie, zoals percussie, maakt gebruik van de aanraking en druk van de handen.[19][20]  5 Bloedonderzoek doen. Uw arts zal waarschijnlijk een monster van uw bloed laten afnemen om de functie en gezondheid van uw lever te beoordelen. Bloedonderzoeken worden meestal gebruikt om de mogelijke aanwezigheid van een virale infectie zoals hepatitis te identificeren.[21][22]
5 Bloedonderzoek doen. Uw arts zal waarschijnlijk een monster van uw bloed laten afnemen om de functie en gezondheid van uw lever te beoordelen. Bloedonderzoeken worden meestal gebruikt om de mogelijke aanwezigheid van een virale infectie zoals hepatitis te identificeren.[21][22]  6 Maak imaging-tests. Imaging-tests zoals echografie, computertomografie (CT) en magnetische resonantie beeldvorming (MRI) scans worden vaak aanbevolen om de diagnose te bevestigen en de anatomie van de lever en de omliggende weefsels te beoordelen. Deze tests kunnen uw arts specifieke informatie geven die u vervolgens een goed beeld kan geven van de toestand van uw lever.[24]
6 Maak imaging-tests. Imaging-tests zoals echografie, computertomografie (CT) en magnetische resonantie beeldvorming (MRI) scans worden vaak aanbevolen om de diagnose te bevestigen en de anatomie van de lever en de omliggende weefsels te beoordelen. Deze tests kunnen uw arts specifieke informatie geven die u vervolgens een goed beeld kan geven van de toestand van uw lever.[24]  7 Onderga een endoscopische retrograde cholangiopancreatografie (ERCP). Dit is een onderzoeksveld dat problemen oplost in de galwegen, de buizen die gal van de lever naar uw galblaas en dunne darm transporteren.[28][29]
7 Onderga een endoscopische retrograde cholangiopancreatografie (ERCP). Dit is een onderzoeksveld dat problemen oplost in de galwegen, de buizen die gal van de lever naar uw galblaas en dunne darm transporteren.[28][29]  8 Onderzoek naar een leverbiopsie. Over het algemeen kunnen een vergrote lever en eventuele leveraandoeningen of -aandoeningen met succes worden vastgesteld door middel van een medische geschiedenis, lichamelijk onderzoek, bloedonderzoek en ten slotte beeldvormende testen. Een biopsie kan echter in bepaalde situaties worden aanbevolen, vooral als de diagnose onduidelijk is of als kanker wordt vermoed.[32]
8 Onderzoek naar een leverbiopsie. Over het algemeen kunnen een vergrote lever en eventuele leveraandoeningen of -aandoeningen met succes worden vastgesteld door middel van een medische geschiedenis, lichamelijk onderzoek, bloedonderzoek en ten slotte beeldvormende testen. Een biopsie kan echter in bepaalde situaties worden aanbevolen, vooral als de diagnose onduidelijk is of als kanker wordt vermoed.[32]  9 Koop een magnetische resonantie-elastografie (MRE). Een relatief nieuwe beeldvormingstechniek, magnetische resonantie-elastografie combineert MRI-beeldvorming met geluidsgolven om een visuele kaart (elastograaf) te construeren om de stijfheid van lichaamsweefsels, in dit geval van de lever, te beoordelen. Een verharding van de lever is een symptoom van chronische leverziekte en iets dat het MRE kan detecteren. Deze test is niet-invasief en kan een alternatief zijn voor een leverbiopsie.[33][34]
9 Koop een magnetische resonantie-elastografie (MRE). Een relatief nieuwe beeldvormingstechniek, magnetische resonantie-elastografie combineert MRI-beeldvorming met geluidsgolven om een visuele kaart (elastograaf) te construeren om de stijfheid van lichaamsweefsels, in dit geval van de lever, te beoordelen. Een verharding van de lever is een symptoom van chronische leverziekte en iets dat het MRE kan detecteren. Deze test is niet-invasief en kan een alternatief zijn voor een leverbiopsie.[33][34]  1 Bepaal het risico van hepatitis. Hepatitis A, B en C veroorzaken leverontsteking en kunnen leiden tot vergroting, vergezeld van een zachte, zachte leverrand. Als u een vorm van hepatitis heeft, loopt u een groter risico op een vergrote lever.[36]
1 Bepaal het risico van hepatitis. Hepatitis A, B en C veroorzaken leverontsteking en kunnen leiden tot vergroting, vergezeld van een zachte, zachte leverrand. Als u een vorm van hepatitis heeft, loopt u een groter risico op een vergrote lever.[36]  2 Overweeg of u hartfalen aan de rechterkant heeft. Rechtszijdige hartfalen kan leververgroting produceren, met een zachte, zachte leverrand.[37]
2 Overweeg of u hartfalen aan de rechterkant heeft. Rechtszijdige hartfalen kan leververgroting produceren, met een zachte, zachte leverrand.[37]  3 Herken de risicocirrose vormt. Cirrose is een chronische ziekte die leidt tot een verhoogde dichtheid van de lever als gevolg van fibrose (overmatige productie van littekenweefsel). Cirrose is meestal het gevolg van levensstijlkeuzes die de lever negatief beïnvloeden. Met name alcoholmisbruik kan direct cirrose veroorzaken.[38]
3 Herken de risicocirrose vormt. Cirrose is een chronische ziekte die leidt tot een verhoogde dichtheid van de lever als gevolg van fibrose (overmatige productie van littekenweefsel). Cirrose is meestal het gevolg van levensstijlkeuzes die de lever negatief beïnvloeden. Met name alcoholmisbruik kan direct cirrose veroorzaken.[38]  4 Overweeg enige genetische of metabolische omstandigheden die u heeft. Mensen met bepaalde genetische of metabole aandoeningen, zoals de ziekte van Wilson[39] en de ziekte van Gaucher,[40] kan ook een groter risico lopen op het ontwikkelen van een vergrote lever.
4 Overweeg enige genetische of metabolische omstandigheden die u heeft. Mensen met bepaalde genetische of metabole aandoeningen, zoals de ziekte van Wilson[39] en de ziekte van Gaucher,[40] kan ook een groter risico lopen op het ontwikkelen van een vergrote lever.  5 Begrijp het risico op kanker. Mensen met kanker kunnen leververgroting ontwikkelen als gevolg van de verspreiding van kanker (metastasering) in de lever.[41] Als u de diagnose kanker heeft, vooral kanker aan een orgaan in de buurt van de lever, loopt u een groter risico op een vergrote lever.
5 Begrijp het risico op kanker. Mensen met kanker kunnen leververgroting ontwikkelen als gevolg van de verspreiding van kanker (metastasering) in de lever.[41] Als u de diagnose kanker heeft, vooral kanker aan een orgaan in de buurt van de lever, loopt u een groter risico op een vergrote lever.  6 Wees voorzichtig met overmatig alcoholgebruik. Chronisch of overmatig alcoholgebruik boven een paar drankjes per week kan schade aan de lever veroorzaken en de regeneratie van de lever belemmeren. Deze kunnen zowel onomkeerbare functionele en structurele schade aan de lever veroorzaken.[42]
6 Wees voorzichtig met overmatig alcoholgebruik. Chronisch of overmatig alcoholgebruik boven een paar drankjes per week kan schade aan de lever veroorzaken en de regeneratie van de lever belemmeren. Deze kunnen zowel onomkeerbare functionele en structurele schade aan de lever veroorzaken.[42]  7 Overweeg je drugsgebruik. Veel vrij verkrijgbare medicijnen kunnen uw lever beschadigen als u ze gedurende langere tijd gebruikt of als ze buiten de aanbevolen dosering worden gebruikt. De meest lever-toxische geneesmiddelen omvatten onder meer orale anticonceptiva, anabole steroïden, diclofenac, amiodaron en statines.[44]
7 Overweeg je drugsgebruik. Veel vrij verkrijgbare medicijnen kunnen uw lever beschadigen als u ze gedurende langere tijd gebruikt of als ze buiten de aanbevolen dosering worden gebruikt. De meest lever-toxische geneesmiddelen omvatten onder meer orale anticonceptiva, anabole steroïden, diclofenac, amiodaron en statines.[44]  8 Volg uw inname van vet voedsel. Regelmatige consumptie van vet voedsel, waaronder patat, hamburgers of andere junkfood, kan leiden tot vetophoping in de lever, vette lever genoemd. Er kunnen zich vetpools vormen die uiteindelijk de levercellen vernietigen.[46]
8 Volg uw inname van vet voedsel. Regelmatige consumptie van vet voedsel, waaronder patat, hamburgers of andere junkfood, kan leiden tot vetophoping in de lever, vette lever genoemd. Er kunnen zich vetpools vormen die uiteindelijk de levercellen vernietigen.[46]