De herpes simplex-virussen (HSV-1 en HSV-2) zijn de virussen die verantwoordelijk zijn voor herpesinfecties. Hoewel ze slechts kleine huiduitslag veroorzaken en zeer vaak voorkomen (naar schatting heeft 56% van de volwassenen HSV-1 en 16% HSV-2), kunnen deze virussen veel leed veroorzaken door onwetendheid, stigma en verouderde ideeën over seksuele gezondheid[1]. Hoewel artsen symptomen kunnen behandelen, pijn kunnen verlichten en de mogelijkheid van verspreiding van het virus kunnen verminderen, kan het niet worden genezen. In plaats daarvan gaat het door cycli van rust en kan het op elk moment opnieuw optreden, met of zonder symptomen.[2] Zoek uit of u herpes hebt door risicovol gedrag te onderzoeken, symptomen te herkennen en te worden getest.
Deel een van de drie:
Herpes-symptomen herkennen
-
 1 Meer informatie over de herpesvirussen. Er zijn twee soorten Herpes Simplex Virus (HSV), HSV-1 en HSV-2. Beide kunnen worden beschouwd als genitale herpes, omdat beide soorten kunnen worden verspreid naar de geslachtsorganen. HSV-2 komt echter veel vaker voor op de geslachtsorganen. HSV-1 is de stam die het meest voorkomt op de lippen en mond, maar het kan via orale seks worden verspreid, net als HSV-2.[3] Er zijn manieren om de symptomen van beide stammen effectief te behandelen wanneer ze zich voordoen, maar er is geen remedie.
1 Meer informatie over de herpesvirussen. Er zijn twee soorten Herpes Simplex Virus (HSV), HSV-1 en HSV-2. Beide kunnen worden beschouwd als genitale herpes, omdat beide soorten kunnen worden verspreid naar de geslachtsorganen. HSV-2 komt echter veel vaker voor op de geslachtsorganen. HSV-1 is de stam die het meest voorkomt op de lippen en mond, maar het kan via orale seks worden verspreid, net als HSV-2.[3] Er zijn manieren om de symptomen van beide stammen effectief te behandelen wanneer ze zich voordoen, maar er is geen remedie. - Behandeling is een belangrijk onderdeel van het omgaan met de ziekte. Als u geen genitale herpes behandelt, kunt u de ziekte overdragen aan anderen (inclusief uw baby, als u zwanger bent), blaasontsteking ervaren, rectale ontsteking opmerken en in ernstige gevallen meningitis krijgen.
-
 2 Let op de symptomen ongeveer 2 weken na het krijgen van herpes. Hoewel het een tijdje kan duren voordat de eerste uitbraak verschijnt, is het meestal erger dan uitbraken die later komen. U weet misschien niet dat u bent blootgesteld aan de ziekte, dus besteed bijzondere aandacht aan de symptomen die u begint te ontwikkelen. Algemene griepverschijnselen zijn tekenen van de infectie. Deze kunnen koorts, spierpijn, verminderde eetlust en vermoeidheid omvatten. Raadpleeg een arts als u denkt dat u uw eerste herpesuitbraak ervaart.[4][5]
2 Let op de symptomen ongeveer 2 weken na het krijgen van herpes. Hoewel het een tijdje kan duren voordat de eerste uitbraak verschijnt, is het meestal erger dan uitbraken die later komen. U weet misschien niet dat u bent blootgesteld aan de ziekte, dus besteed bijzondere aandacht aan de symptomen die u begint te ontwikkelen. Algemene griepverschijnselen zijn tekenen van de infectie. Deze kunnen koorts, spierpijn, verminderde eetlust en vermoeidheid omvatten. Raadpleeg een arts als u denkt dat u uw eerste herpesuitbraak ervaart.[4][5] - Het kan voor sommige mensen moeilijk zijn zich te realiseren dat ze zijn blootgesteld, omdat het zo lang kan duren voordat de symptomen zich voordoen. Of, omdat de ziekte kan worden verspreid via mensen die geen duidelijke symptomen van herpes vertonen.
-
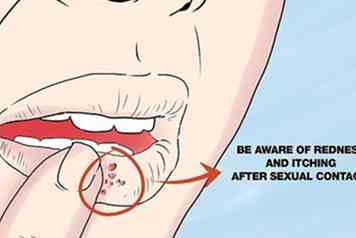 3 Kijk uit voor roodheid en jeuk. Nadat je seksueel contact hebt gehad, let op roodheid of jeuk op je geslachtsorganen of rond je mond. U kunt ook een tintelend gevoel en een hete huid op het getroffen gebied opmerken. Een paar dagen later zie je misschien ook een uitslag of een uitbraak van herpes op je huid.[6] Je moet ook rekening houden met een aantal externe factoren die kunnen bijdragen aan de uitbraak na infectie. Deze kunnen zijn:[7]
3 Kijk uit voor roodheid en jeuk. Nadat je seksueel contact hebt gehad, let op roodheid of jeuk op je geslachtsorganen of rond je mond. U kunt ook een tintelend gevoel en een hete huid op het getroffen gebied opmerken. Een paar dagen later zie je misschien ook een uitslag of een uitbraak van herpes op je huid.[6] Je moet ook rekening houden met een aantal externe factoren die kunnen bijdragen aan de uitbraak na infectie. Deze kunnen zijn:[7] - Trauma, stress of menstruatie. Deze kunnen cortisol, adrenaline en andere stresshormonen afgeven of de niveaus van hormonen in uw lichaam drastisch veranderen. Elk van deze kan het vermogen van uw lichaam om infecties te bestrijden verminderen. Dit geeft het herpesvirus de kans om een uitbraak te worden.
- Branden en jeuk voor een uitbraak (bekend als een prodrome). Het verminderen van de jeuk en het branden als herpes op het punt staat om uit te breken, kan de uitbraak versnellen. Krabben zodra de uitbraak is gebeurd kan leiden tot meer uitbraken en het virus verspreiden.
- Zonlicht en koorts. Zonlicht stelt je lichaam bloot aan ultraviolette straling die de huid kan irriteren en de onderliggende cellen kan beschadigen, waardoor een herpes-uitbraak mogelijk wordt. Koorts of verkoudheid compromitteert je immuunsysteem zodat je lichaam de infectie niet kan onderdrukken, wat tot een uitbraak leidt.
-
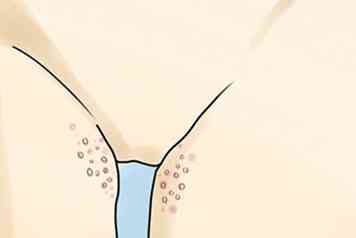 4 Zoek naar blaren of op en rond de geslachtsorganen. U ziet misschien dat kleine blaren (bulla of blaasjes) ongeveer 6 tot 48 uur verschijnen nadat andere symptomen zijn opgetreden.[8] Als de blaren openbreken en zweren worden, zul je zien dat ze gevuld zijn met strokleurige vloeistof. Zoek naar meer blaren op de lippen, mond, ogen, tong en andere delen van uw lichaam. U kunt een tintelend gevoel in het gebied voelen voordat een blaar verschijnt. U kunt echter helemaal geen blaren of symptomen hebben.
4 Zoek naar blaren of op en rond de geslachtsorganen. U ziet misschien dat kleine blaren (bulla of blaasjes) ongeveer 6 tot 48 uur verschijnen nadat andere symptomen zijn opgetreden.[8] Als de blaren openbreken en zweren worden, zul je zien dat ze gevuld zijn met strokleurige vloeistof. Zoek naar meer blaren op de lippen, mond, ogen, tong en andere delen van uw lichaam. U kunt een tintelend gevoel in het gebied voelen voordat een blaar verschijnt. U kunt echter helemaal geen blaren of symptomen hebben. - Bij vrouwen kunnen blaasjes op de schaamlippen, de vagina, de anus, de baarmoederhals, de billen en de dijen verschijnen. Zweren genezen meestal binnen 7 tot 14 dagen.
- Bij mannen verschijnen blaren meestal op het scrotum, de penis, de billen en de dijen.
-
 5 Let op pijnlijk plassen. Tijdens een uitbraak kan urineren erg pijnlijk zijn. Als u problemen ondervindt bij het ledigen van uw blaas tijdens een uitbraak, zoals sommige vrouwen aangeven, moet u medische hulp inroepen.[9] Vrouwen moeten ook op zoek gaan naar niet-specifieke vaginale afscheiding (elke onnatuurlijke of ongewone ontlading waaraan u niet gewend bent). Het kan helder, wit of gebroken wit bleek zijn en kan ook een geur hebben, hoewel dit verschilt van vrouw tot vrouw.
5 Let op pijnlijk plassen. Tijdens een uitbraak kan urineren erg pijnlijk zijn. Als u problemen ondervindt bij het ledigen van uw blaas tijdens een uitbraak, zoals sommige vrouwen aangeven, moet u medische hulp inroepen.[9] Vrouwen moeten ook op zoek gaan naar niet-specifieke vaginale afscheiding (elke onnatuurlijke of ongewone ontlading waaraan u niet gewend bent). Het kan helder, wit of gebroken wit bleek zijn en kan ook een geur hebben, hoewel dit verschilt van vrouw tot vrouw. - Onthoud dat vaginale afscheiding geen diagnostisch symptoom is voor herpes, maar het is een mogelijk symptoom dat, samen met andere symptomen, kan helpen om herpes te diagnosticeren.[10][11]
Tweede deel van de drie:
Medische aandacht krijgen en herpes beheren
-
 1 Bezoek uw arts of kliniek voor tests. Het is belangrijk om te weten dat standaard STD-tests niet op herpes worden getest, dus u moet specifiek om een herpes-test vragen. Als u op dit moment een uitbraak ervaart, kan de arts een uitstrijkje testen, waarbij een steriel wattenstaafje voorzichtig op de pijn wordt gedept en naar een laboratorium wordt gestuurd om te testen. Uw arts kan de cultuur gebruiken om op herpes te testen. Uw eerste tests kunnen laboratorium- en beeldvormingstests omvatten. [12] Als u geen uitbraak heeft, heeft u een bloedtest nodig. Echter, deze test kan het beste 3-4 maanden na blootstelling aan herpes worden toegediend, omdat het test op antilichamen (de reactie van uw immuunsysteem op een infectie). [13]
1 Bezoek uw arts of kliniek voor tests. Het is belangrijk om te weten dat standaard STD-tests niet op herpes worden getest, dus u moet specifiek om een herpes-test vragen. Als u op dit moment een uitbraak ervaart, kan de arts een uitstrijkje testen, waarbij een steriel wattenstaafje voorzichtig op de pijn wordt gedept en naar een laboratorium wordt gestuurd om te testen. Uw arts kan de cultuur gebruiken om op herpes te testen. Uw eerste tests kunnen laboratorium- en beeldvormingstests omvatten. [12] Als u geen uitbraak heeft, heeft u een bloedtest nodig. Echter, deze test kan het beste 3-4 maanden na blootstelling aan herpes worden toegediend, omdat het test op antilichamen (de reactie van uw immuunsysteem op een infectie). [13] - Meestal is de diagnose via een op een Polymerase Chain Reaction (PCR) gebaseerde swab-test. Een synthetisch wattenstaafje wordt krachtig over een abnormale huid gewreven, in een vloeistof geplaatst en naar het laboratorium gestuurd. Vervolgens wordt met behulp van gespecialiseerde laboratoriumtechnieken het monster vele malen geamplificeerd om te zien of de patiënt herpes heeft.
- In sommige gevallen kon uw arts een herpes-type-specifieke antilichaamtest doen. Deze test gebruikt een antilichaam om specifiek te richten en te bepalen of de infectie HSV-1 of HSV-2 is. 50% van de geïnfecteerde personen testen meestal binnen 3 weken na infectie positief. Als u meer dan 16 weken bent geïnfecteerd, zal deze test bijna altijd positief blijken te zijn.
- Uw arts kan ook een PCR-wattenstaafje van de laesietest overwegen. Een steriel wattenstaafje wordt gebruikt om de basis van de laesie krachtig af te vegen, door voldoende druk aan te wenden om epitheliale cellen te verzamelen zonder bloeding te veroorzaken en om vesiculaire vloeistof te verzamelen. Dit wordt dan naar het lab gestuurd voor diagnose.
-
 2 Behandel uw symptomen met antivirale herpesmedicatie. Als u positief test op herpes, zal uw arts medicijnen voorschrijven om het virus en de symptomen te onderdrukken. Medicatie vermindert ook het risico van verspreiding van het herpes simplex-virus naar anderen. Start de behandeling onmiddellijk of zo snel mogelijk en neem ze in volgens de aanwijzingen van uw arts. Antivirale herpesmedicatie omvat:[14]
2 Behandel uw symptomen met antivirale herpesmedicatie. Als u positief test op herpes, zal uw arts medicijnen voorschrijven om het virus en de symptomen te onderdrukken. Medicatie vermindert ook het risico van verspreiding van het herpes simplex-virus naar anderen. Start de behandeling onmiddellijk of zo snel mogelijk en neem ze in volgens de aanwijzingen van uw arts. Antivirale herpesmedicatie omvat:[14] - Acyclovir. Dit is een eerstelijnsgeneesmiddel voor genitale laesies of frequente laesies op de schaamlippen van herpes. Het kan ook topisch worden gebruikt om ontstekingen te behandelen bij ogen die zijn geïnfecteerd met herpes. Acyclovir wordt als redelijk veilig beschouwd bij zwangere en zogende vrouwen en het wordt ook gebruikt voor pediatrische patiënten.
- Penciclovir. Dit is een crème die wordt gebruikt als eerstelijnsmedicijn om plaatselijk orale laesies te behandelen.
- Valacyclovir. Dit is een eerstelijnsmedicijn dat wordt gebruikt voor de behandeling van primaire en terugkerende genitale herpes.
- Foscarnet. Dit wordt beschouwd als een tweedelijnsmedicijn en wordt gebruikt als er resistentie is tegen de voorkeursbehandeling van de eerste lijn, acyclovir. Dit kan gebeuren bij immuungecompromiteerde personen die lijden aan een systemische herpesinfectie.[15]
-
 3 Beheer je herpes door controle te krijgen over je situatie. Lees herpes en leer over het virus en de infectie. Hoe meer je begrijpt wat er gaande is in je lichaam, hoe gemakkelijker het zal zijn om met flare-ups en puistjes om te gaan. Herpes is goed gedocumenteerd en sterk onderzocht. Er is voortdurend onderzoek op dit gebied en onderweg kunnen er nieuwe behandelingen volgen.
3 Beheer je herpes door controle te krijgen over je situatie. Lees herpes en leer over het virus en de infectie. Hoe meer je begrijpt wat er gaande is in je lichaam, hoe gemakkelijker het zal zijn om met flare-ups en puistjes om te gaan. Herpes is goed gedocumenteerd en sterk onderzocht. Er is voortdurend onderzoek op dit gebied en onderweg kunnen er nieuwe behandelingen volgen. - Uw arts zal ook veel aanbevelingen hebben en u op de hoogte houden van de nieuwste medicijnen die voor u beschikbaar zijn.
-
 4 Vermijd verspreiding van de infectie. Neem de tijd om uw toestand aan uw seksuele partners uit te leggen voordat u zich bezighoudt met gedrag dat herpes kan overbrengen - dit gesprek kan worden gecombineerd met een gesprek over seksuele gezondheid. Neem voorzorgsmaatregelen om verdere verspreiding van het virus te voorkomen. Deze kunnen afkomstig zijn van veranderingen in levensstijl. Leer bijvoorbeeld vroege tekenen van een uitbraak te herkennen en overweeg seksuele praktijken te onderzoeken waarbij uw uitbraakwebsite in deze tijden niet betrokken is. Gebruik een condoom tussen uitbraken.[16]
4 Vermijd verspreiding van de infectie. Neem de tijd om uw toestand aan uw seksuele partners uit te leggen voordat u zich bezighoudt met gedrag dat herpes kan overbrengen - dit gesprek kan worden gecombineerd met een gesprek over seksuele gezondheid. Neem voorzorgsmaatregelen om verdere verspreiding van het virus te voorkomen. Deze kunnen afkomstig zijn van veranderingen in levensstijl. Leer bijvoorbeeld vroege tekenen van een uitbraak te herkennen en overweeg seksuele praktijken te onderzoeken waarbij uw uitbraakwebsite in deze tijden niet betrokken is. Gebruik een condoom tussen uitbraken.[16] - Als u een herpeszweer aanraakt, met name wanneer u pas nieuw bent gediagnosticeerd, was dan uw handen met water en zeep - uw lichaam zal gedurende enkele maanden geen antilichamen bevatten en u kunt het per ongeluk verspreiden naar uw ogen of mond. Als je een actieve koortslip op je mond hebt, moet je niemand kussen.[17]
Derde deel van de drie:
Onderzoeken van risicovol gedrag
-
 1 Controleer op risicofactoren. Realiseer je dat veel mensen met genitale herpes lange tijd zonder symptomen leven. Het gebruik van risicofactoren om uw behoefte aan een test te bepalen, kan helpen bij een vroege behandeling. Factoren die uw risico op herpes vergroten, zijn:
1 Controleer op risicofactoren. Realiseer je dat veel mensen met genitale herpes lange tijd zonder symptomen leven. Het gebruik van risicofactoren om uw behoefte aan een test te bepalen, kan helpen bij een vroege behandeling. Factoren die uw risico op herpes vergroten, zijn: - Immuungecompromitteerde toestanden. Een gecompromitteerd immuunsysteem alleen zal je geen herpes geven, maar het zal het voor je lichaam moeilijker maken om zichzelf te beschermen en een infectie of uitbraak te bestrijden. Ziekte, stress, AIDS, kanker, diabetes en zelfs ouderdom kunnen factoren zijn die u kwetsbaarder maken voor infectie door het herpes HSV-1 / HSV-2-virus.
- Atopisch eczeem bij kinderen (ook bekend als atopische dermatitis). Eczeem is een veel voorkomende jeukende huidaandoening, maar als eczeemhuid is geïnfecteerd met herpes, kan dit leiden tot een ernstige huidaandoening.
- Beroepsmatige werkplekblootstelling. Sommige beroepen die worden blootgesteld aan het virus lopen mogelijk een hoger risico op herpes. Zo hebben tandartsen bijvoorbeeld een hoger risico om HSV-1 in te nemen, wat resulteert in een uiterst pijnlijke infectie van de hand.[18]
-
 2 Overweeg je seksuele contact. Condooms helpen het risico te verminderen, maar elimineren dit niet. Seksuele activiteit plaatst u op het hoogste risico om HSV-2 en HSV-1 te krijgen. Maar zelfs beschermd seks kan herpes verspreiden, vooral tijdens een uitbraak, hoewel het nog steeds verspreid kan worden als er geen symptomen zijn. Herpes is verspreid over de vochtige voeringen (mucosale gebieden) van de huid, dus orale, anale, penis- en vaginale openingen vormen het grootste risico voor de overdracht van de ziekte. Wanneer een geïnfecteerd gebied van een persoon in contact komt met een ander slijmvliesgebied van een niet-geïnfecteerde persoon, kan de ziekte worden overgedragen.
2 Overweeg je seksuele contact. Condooms helpen het risico te verminderen, maar elimineren dit niet. Seksuele activiteit plaatst u op het hoogste risico om HSV-2 en HSV-1 te krijgen. Maar zelfs beschermd seks kan herpes verspreiden, vooral tijdens een uitbraak, hoewel het nog steeds verspreid kan worden als er geen symptomen zijn. Herpes is verspreid over de vochtige voeringen (mucosale gebieden) van de huid, dus orale, anale, penis- en vaginale openingen vormen het grootste risico voor de overdracht van de ziekte. Wanneer een geïnfecteerd gebied van een persoon in contact komt met een ander slijmvliesgebied van een niet-geïnfecteerde persoon, kan de ziekte worden overgedragen. - Typen contact die gemakkelijk herpes kunnen verspreiden zijn: kussen, orale seks, anale seks en vaginale seks (of een combinatie hiervan waarbij de mucosale membranen met elkaar in contact komen).
-
 3 Bepaal uw recente aantal seksuele partners. Aangezien herpes oraal en via genitaal contact kan worden gecontracteerd, neemt uw kans op het krijgen van de ziekte toe met het aantal seksuele partners dat u heeft. Hoe meer partners u heeft, hoe groter het risico op genitale herpes.[19]
3 Bepaal uw recente aantal seksuele partners. Aangezien herpes oraal en via genitaal contact kan worden gecontracteerd, neemt uw kans op het krijgen van de ziekte toe met het aantal seksuele partners dat u heeft. Hoe meer partners u heeft, hoe groter het risico op genitale herpes.[19] - Echter, het contracteren van herpes betekent niet dat iemand noodzakelijkerwijs seks had met veel partners; je kunt het van één persoon krijgen, één keer. Ook contracteren veel mensen HSV-1 op hun mond als ze op de basisschool zitten, of als ze zoenen als ze jong zijn.
-
 4 Begrijp uw verhoogd risico, als u een vrouw bent. Vrouwen zijn meer vatbaar voor herpes omdat het gemakkelijker wordt overgezet van man op vrouw dan van vrouw op man.[20] Vrouwen hebben bijvoorbeeld een infectiepercentage van 20,3% voor HSV-2 versus een percentage van 10,6% bij mannen.[21]
4 Begrijp uw verhoogd risico, als u een vrouw bent. Vrouwen zijn meer vatbaar voor herpes omdat het gemakkelijker wordt overgezet van man op vrouw dan van vrouw op man.[20] Vrouwen hebben bijvoorbeeld een infectiepercentage van 20,3% voor HSV-2 versus een percentage van 10,6% bij mannen.[21] - Volgens het Centrum voor Ziektebestrijding heeft 1 op de 6 mensen in de Verenigde Staten tussen 14 en 49 jaar genitale herpes.[22]
 Minotauromaquia
Minotauromaquia
 1 Meer informatie over de herpesvirussen. Er zijn twee soorten Herpes Simplex Virus (HSV), HSV-1 en HSV-2. Beide kunnen worden beschouwd als genitale herpes, omdat beide soorten kunnen worden verspreid naar de geslachtsorganen. HSV-2 komt echter veel vaker voor op de geslachtsorganen. HSV-1 is de stam die het meest voorkomt op de lippen en mond, maar het kan via orale seks worden verspreid, net als HSV-2.[3] Er zijn manieren om de symptomen van beide stammen effectief te behandelen wanneer ze zich voordoen, maar er is geen remedie.
1 Meer informatie over de herpesvirussen. Er zijn twee soorten Herpes Simplex Virus (HSV), HSV-1 en HSV-2. Beide kunnen worden beschouwd als genitale herpes, omdat beide soorten kunnen worden verspreid naar de geslachtsorganen. HSV-2 komt echter veel vaker voor op de geslachtsorganen. HSV-1 is de stam die het meest voorkomt op de lippen en mond, maar het kan via orale seks worden verspreid, net als HSV-2.[3] Er zijn manieren om de symptomen van beide stammen effectief te behandelen wanneer ze zich voordoen, maar er is geen remedie.  2 Let op de symptomen ongeveer 2 weken na het krijgen van herpes. Hoewel het een tijdje kan duren voordat de eerste uitbraak verschijnt, is het meestal erger dan uitbraken die later komen. U weet misschien niet dat u bent blootgesteld aan de ziekte, dus besteed bijzondere aandacht aan de symptomen die u begint te ontwikkelen. Algemene griepverschijnselen zijn tekenen van de infectie. Deze kunnen koorts, spierpijn, verminderde eetlust en vermoeidheid omvatten. Raadpleeg een arts als u denkt dat u uw eerste herpesuitbraak ervaart.[4][5]
2 Let op de symptomen ongeveer 2 weken na het krijgen van herpes. Hoewel het een tijdje kan duren voordat de eerste uitbraak verschijnt, is het meestal erger dan uitbraken die later komen. U weet misschien niet dat u bent blootgesteld aan de ziekte, dus besteed bijzondere aandacht aan de symptomen die u begint te ontwikkelen. Algemene griepverschijnselen zijn tekenen van de infectie. Deze kunnen koorts, spierpijn, verminderde eetlust en vermoeidheid omvatten. Raadpleeg een arts als u denkt dat u uw eerste herpesuitbraak ervaart.[4][5]  3 Kijk uit voor roodheid en jeuk. Nadat je seksueel contact hebt gehad, let op roodheid of jeuk op je geslachtsorganen of rond je mond. U kunt ook een tintelend gevoel en een hete huid op het getroffen gebied opmerken. Een paar dagen later zie je misschien ook een uitslag of een uitbraak van herpes op je huid.[6] Je moet ook rekening houden met een aantal externe factoren die kunnen bijdragen aan de uitbraak na infectie. Deze kunnen zijn:[7]
3 Kijk uit voor roodheid en jeuk. Nadat je seksueel contact hebt gehad, let op roodheid of jeuk op je geslachtsorganen of rond je mond. U kunt ook een tintelend gevoel en een hete huid op het getroffen gebied opmerken. Een paar dagen later zie je misschien ook een uitslag of een uitbraak van herpes op je huid.[6] Je moet ook rekening houden met een aantal externe factoren die kunnen bijdragen aan de uitbraak na infectie. Deze kunnen zijn:[7]  4 Zoek naar blaren of op en rond de geslachtsorganen. U ziet misschien dat kleine blaren (bulla of blaasjes) ongeveer 6 tot 48 uur verschijnen nadat andere symptomen zijn opgetreden.[8] Als de blaren openbreken en zweren worden, zul je zien dat ze gevuld zijn met strokleurige vloeistof. Zoek naar meer blaren op de lippen, mond, ogen, tong en andere delen van uw lichaam. U kunt een tintelend gevoel in het gebied voelen voordat een blaar verschijnt. U kunt echter helemaal geen blaren of symptomen hebben.
4 Zoek naar blaren of op en rond de geslachtsorganen. U ziet misschien dat kleine blaren (bulla of blaasjes) ongeveer 6 tot 48 uur verschijnen nadat andere symptomen zijn opgetreden.[8] Als de blaren openbreken en zweren worden, zul je zien dat ze gevuld zijn met strokleurige vloeistof. Zoek naar meer blaren op de lippen, mond, ogen, tong en andere delen van uw lichaam. U kunt een tintelend gevoel in het gebied voelen voordat een blaar verschijnt. U kunt echter helemaal geen blaren of symptomen hebben.  5 Let op pijnlijk plassen. Tijdens een uitbraak kan urineren erg pijnlijk zijn. Als u problemen ondervindt bij het ledigen van uw blaas tijdens een uitbraak, zoals sommige vrouwen aangeven, moet u medische hulp inroepen.[9] Vrouwen moeten ook op zoek gaan naar niet-specifieke vaginale afscheiding (elke onnatuurlijke of ongewone ontlading waaraan u niet gewend bent). Het kan helder, wit of gebroken wit bleek zijn en kan ook een geur hebben, hoewel dit verschilt van vrouw tot vrouw.
5 Let op pijnlijk plassen. Tijdens een uitbraak kan urineren erg pijnlijk zijn. Als u problemen ondervindt bij het ledigen van uw blaas tijdens een uitbraak, zoals sommige vrouwen aangeven, moet u medische hulp inroepen.[9] Vrouwen moeten ook op zoek gaan naar niet-specifieke vaginale afscheiding (elke onnatuurlijke of ongewone ontlading waaraan u niet gewend bent). Het kan helder, wit of gebroken wit bleek zijn en kan ook een geur hebben, hoewel dit verschilt van vrouw tot vrouw.  1 Bezoek uw arts of kliniek voor tests. Het is belangrijk om te weten dat standaard STD-tests niet op herpes worden getest, dus u moet specifiek om een herpes-test vragen. Als u op dit moment een uitbraak ervaart, kan de arts een uitstrijkje testen, waarbij een steriel wattenstaafje voorzichtig op de pijn wordt gedept en naar een laboratorium wordt gestuurd om te testen. Uw arts kan de cultuur gebruiken om op herpes te testen. Uw eerste tests kunnen laboratorium- en beeldvormingstests omvatten. [12] Als u geen uitbraak heeft, heeft u een bloedtest nodig. Echter, deze test kan het beste 3-4 maanden na blootstelling aan herpes worden toegediend, omdat het test op antilichamen (de reactie van uw immuunsysteem op een infectie). [13]
1 Bezoek uw arts of kliniek voor tests. Het is belangrijk om te weten dat standaard STD-tests niet op herpes worden getest, dus u moet specifiek om een herpes-test vragen. Als u op dit moment een uitbraak ervaart, kan de arts een uitstrijkje testen, waarbij een steriel wattenstaafje voorzichtig op de pijn wordt gedept en naar een laboratorium wordt gestuurd om te testen. Uw arts kan de cultuur gebruiken om op herpes te testen. Uw eerste tests kunnen laboratorium- en beeldvormingstests omvatten. [12] Als u geen uitbraak heeft, heeft u een bloedtest nodig. Echter, deze test kan het beste 3-4 maanden na blootstelling aan herpes worden toegediend, omdat het test op antilichamen (de reactie van uw immuunsysteem op een infectie). [13]  2 Behandel uw symptomen met antivirale herpesmedicatie. Als u positief test op herpes, zal uw arts medicijnen voorschrijven om het virus en de symptomen te onderdrukken. Medicatie vermindert ook het risico van verspreiding van het herpes simplex-virus naar anderen. Start de behandeling onmiddellijk of zo snel mogelijk en neem ze in volgens de aanwijzingen van uw arts. Antivirale herpesmedicatie omvat:[14]
2 Behandel uw symptomen met antivirale herpesmedicatie. Als u positief test op herpes, zal uw arts medicijnen voorschrijven om het virus en de symptomen te onderdrukken. Medicatie vermindert ook het risico van verspreiding van het herpes simplex-virus naar anderen. Start de behandeling onmiddellijk of zo snel mogelijk en neem ze in volgens de aanwijzingen van uw arts. Antivirale herpesmedicatie omvat:[14]  3 Beheer je herpes door controle te krijgen over je situatie. Lees herpes en leer over het virus en de infectie. Hoe meer je begrijpt wat er gaande is in je lichaam, hoe gemakkelijker het zal zijn om met flare-ups en puistjes om te gaan. Herpes is goed gedocumenteerd en sterk onderzocht. Er is voortdurend onderzoek op dit gebied en onderweg kunnen er nieuwe behandelingen volgen.
3 Beheer je herpes door controle te krijgen over je situatie. Lees herpes en leer over het virus en de infectie. Hoe meer je begrijpt wat er gaande is in je lichaam, hoe gemakkelijker het zal zijn om met flare-ups en puistjes om te gaan. Herpes is goed gedocumenteerd en sterk onderzocht. Er is voortdurend onderzoek op dit gebied en onderweg kunnen er nieuwe behandelingen volgen.  4 Vermijd verspreiding van de infectie. Neem de tijd om uw toestand aan uw seksuele partners uit te leggen voordat u zich bezighoudt met gedrag dat herpes kan overbrengen - dit gesprek kan worden gecombineerd met een gesprek over seksuele gezondheid. Neem voorzorgsmaatregelen om verdere verspreiding van het virus te voorkomen. Deze kunnen afkomstig zijn van veranderingen in levensstijl. Leer bijvoorbeeld vroege tekenen van een uitbraak te herkennen en overweeg seksuele praktijken te onderzoeken waarbij uw uitbraakwebsite in deze tijden niet betrokken is. Gebruik een condoom tussen uitbraken.[16]
4 Vermijd verspreiding van de infectie. Neem de tijd om uw toestand aan uw seksuele partners uit te leggen voordat u zich bezighoudt met gedrag dat herpes kan overbrengen - dit gesprek kan worden gecombineerd met een gesprek over seksuele gezondheid. Neem voorzorgsmaatregelen om verdere verspreiding van het virus te voorkomen. Deze kunnen afkomstig zijn van veranderingen in levensstijl. Leer bijvoorbeeld vroege tekenen van een uitbraak te herkennen en overweeg seksuele praktijken te onderzoeken waarbij uw uitbraakwebsite in deze tijden niet betrokken is. Gebruik een condoom tussen uitbraken.[16]  1 Controleer op risicofactoren. Realiseer je dat veel mensen met genitale herpes lange tijd zonder symptomen leven. Het gebruik van risicofactoren om uw behoefte aan een test te bepalen, kan helpen bij een vroege behandeling. Factoren die uw risico op herpes vergroten, zijn:
1 Controleer op risicofactoren. Realiseer je dat veel mensen met genitale herpes lange tijd zonder symptomen leven. Het gebruik van risicofactoren om uw behoefte aan een test te bepalen, kan helpen bij een vroege behandeling. Factoren die uw risico op herpes vergroten, zijn:  2 Overweeg je seksuele contact. Condooms helpen het risico te verminderen, maar elimineren dit niet. Seksuele activiteit plaatst u op het hoogste risico om HSV-2 en HSV-1 te krijgen. Maar zelfs beschermd seks kan herpes verspreiden, vooral tijdens een uitbraak, hoewel het nog steeds verspreid kan worden als er geen symptomen zijn. Herpes is verspreid over de vochtige voeringen (mucosale gebieden) van de huid, dus orale, anale, penis- en vaginale openingen vormen het grootste risico voor de overdracht van de ziekte. Wanneer een geïnfecteerd gebied van een persoon in contact komt met een ander slijmvliesgebied van een niet-geïnfecteerde persoon, kan de ziekte worden overgedragen.
2 Overweeg je seksuele contact. Condooms helpen het risico te verminderen, maar elimineren dit niet. Seksuele activiteit plaatst u op het hoogste risico om HSV-2 en HSV-1 te krijgen. Maar zelfs beschermd seks kan herpes verspreiden, vooral tijdens een uitbraak, hoewel het nog steeds verspreid kan worden als er geen symptomen zijn. Herpes is verspreid over de vochtige voeringen (mucosale gebieden) van de huid, dus orale, anale, penis- en vaginale openingen vormen het grootste risico voor de overdracht van de ziekte. Wanneer een geïnfecteerd gebied van een persoon in contact komt met een ander slijmvliesgebied van een niet-geïnfecteerde persoon, kan de ziekte worden overgedragen.  3 Bepaal uw recente aantal seksuele partners. Aangezien herpes oraal en via genitaal contact kan worden gecontracteerd, neemt uw kans op het krijgen van de ziekte toe met het aantal seksuele partners dat u heeft. Hoe meer partners u heeft, hoe groter het risico op genitale herpes.[19]
3 Bepaal uw recente aantal seksuele partners. Aangezien herpes oraal en via genitaal contact kan worden gecontracteerd, neemt uw kans op het krijgen van de ziekte toe met het aantal seksuele partners dat u heeft. Hoe meer partners u heeft, hoe groter het risico op genitale herpes.[19]  4 Begrijp uw verhoogd risico, als u een vrouw bent. Vrouwen zijn meer vatbaar voor herpes omdat het gemakkelijker wordt overgezet van man op vrouw dan van vrouw op man.[20] Vrouwen hebben bijvoorbeeld een infectiepercentage van 20,3% voor HSV-2 versus een percentage van 10,6% bij mannen.[21]
4 Begrijp uw verhoogd risico, als u een vrouw bent. Vrouwen zijn meer vatbaar voor herpes omdat het gemakkelijker wordt overgezet van man op vrouw dan van vrouw op man.[20] Vrouwen hebben bijvoorbeeld een infectiepercentage van 20,3% voor HSV-2 versus een percentage van 10,6% bij mannen.[21]