Waterpokken is een ziekte veroorzaakt door het varicella zoster-virus, dat een lid is van de herpes-groep van virussen. Waterpokken werd vroeger beschouwd als een van de klassieke kinderziekten, maar sinds de introductie van het waterpokkenvaccin is de infectieduur aanzienlijk afgenomen. Hoe dan ook, u of uw kind kan een uitbraak ervaren. Om waterpokken te identificeren, moet u weten welke symptomen verband houden met de ziekte.
Methode één van de vijf:
Identificatie van waterpokken
-
 1 Let op symptomen op de huid. Ongeveer een of twee dagen na het ontwikkelen van een loopneus en niezen, kunt u rode vlekken op uw huid zien. Deze stippen beginnen vaak op de borst, het gezicht en de rug, hebben vaak jeuk en kunnen zich snel verspreiden naar de rest van het lichaam.[1]
1 Let op symptomen op de huid. Ongeveer een of twee dagen na het ontwikkelen van een loopneus en niezen, kunt u rode vlekken op uw huid zien. Deze stippen beginnen vaak op de borst, het gezicht en de rug, hebben vaak jeuk en kunnen zich snel verspreiden naar de rest van het lichaam.[1] - Deze rode vlekken worden rode bultjes en vervolgens kleine blaren (blaasjes). Deze vlekken bevatten het virus en zijn zeer besmettelijk. Deze blaren zullen in enkele dagen overgaan. Nadat alle blaren verkruimeld zijn, zal de persoon niet langer besmettelijk zijn.[2][3]
- Insectenbeten, schurft, andere virale huiduitslag, impetigo en syfilis kunnen op waterpokken lijken.
-
 2 Wees op uw hoede voor koude symptomen. Waterpokken kan zich het eerst voordoen als een milde verkoudheid, met een loopneus, niezen en een hoest. U kunt zelfs koorts krijgen tot ongeveer 101 graden Fahrenheit. Als de besmette persoon werd blootgesteld aan iemand met waterpokken of doorbraak waterpokken (een mildere vorm van de ziekte bij iemand die het vaccin heeft gekregen), kunnen milde verkoudheidsverschijnselen echt de eerste symptomen van waterpokken zijn.[4]
2 Wees op uw hoede voor koude symptomen. Waterpokken kan zich het eerst voordoen als een milde verkoudheid, met een loopneus, niezen en een hoest. U kunt zelfs koorts krijgen tot ongeveer 101 graden Fahrenheit. Als de besmette persoon werd blootgesteld aan iemand met waterpokken of doorbraak waterpokken (een mildere vorm van de ziekte bij iemand die het vaccin heeft gekregen), kunnen milde verkoudheidsverschijnselen echt de eerste symptomen van waterpokken zijn.[4] -
 3 Erken vroege symptomen om blootstelling aan risicopersonen te verminderen. Waterpokken is zeer besmettelijk en gevaarlijk voor personen die problemen hebben met hun immuunsysteem, zoals mensen die chemotherapie ondergaan voor kanker of die HIV of AIDS hebben, en de meeste baby's, omdat kinderen niet tegen waterpokken worden gevaccineerd tot ze minstens 12 maanden oud zijn.[5]
3 Erken vroege symptomen om blootstelling aan risicopersonen te verminderen. Waterpokken is zeer besmettelijk en gevaarlijk voor personen die problemen hebben met hun immuunsysteem, zoals mensen die chemotherapie ondergaan voor kanker of die HIV of AIDS hebben, en de meeste baby's, omdat kinderen niet tegen waterpokken worden gevaccineerd tot ze minstens 12 maanden oud zijn.[5]
Methode twee van vijf:
Het virus begrijpen
-
 1 Begrijp hoe het virus wordt overgedragen. Het waterpokkenvirus wordt verspreid door de lucht of door direct contact, normaal gesproken het product van onhygiënische niezen of hoestmethoden. Het virus wordt getransporteerd in de vloeistof (d.w.z. speeksel of slijm).
1 Begrijp hoe het virus wordt overgedragen. Het waterpokkenvirus wordt verspreid door de lucht of door direct contact, normaal gesproken het product van onhygiënische niezen of hoestmethoden. Het virus wordt getransporteerd in de vloeistof (d.w.z. speeksel of slijm). - Het aanraken van een open wond veroorzaakt door het virus of het inademen ervan (zoals het kussen van een persoon met waterpokken) zal u ook infecteren.[6]
- Als u iemand anders bent tegengekomen die een bevestigd geval van waterpokken heeft, zal dit u helpen uw eigen symptomen te identificeren.
-
 2 Ken de incubatieperiode. Het waterpokkenvirus produceert geen symptomen onmiddellijk. In het algemeen kan het 10 tot 21 dagen duren nadat u bent blootgesteld aan het ontwikkelen van eventuele merkbare symptomen. De macula-papulaire uitslag blijft gedurende meerdere dagen verschijnen en de blaren duren enkele dagen om op te lossen. Dit betekent dat u papulaire uitslag, vesikels en open blaren kunt hebben die tegelijkertijd over allemaal korsten.
2 Ken de incubatieperiode. Het waterpokkenvirus produceert geen symptomen onmiddellijk. In het algemeen kan het 10 tot 21 dagen duren nadat u bent blootgesteld aan het ontwikkelen van eventuele merkbare symptomen. De macula-papulaire uitslag blijft gedurende meerdere dagen verschijnen en de blaren duren enkele dagen om op te lossen. Dit betekent dat u papulaire uitslag, vesikels en open blaren kunt hebben die tegelijkertijd over allemaal korsten. - Ongeveer 90% van de gevoelige niet-gevoede contacten die niet zijn gevaccineerd, zal de ziekte na blootstelling ontwikkelen.[7]
-
 3 Erken dat oudere adolescenten en volwassenen meer complicaties hebben. Hoewel de waterpokkenziekte niet ernstig is, veroorzaakt deze meer ziekenhuisopnames, sterfgevallen en complicaties bij adolescenten en volwassenen. De huiduitslag en blaasjes kunnen verschijnen in de mond, de anus en de vagina.[8]
3 Erken dat oudere adolescenten en volwassenen meer complicaties hebben. Hoewel de waterpokkenziekte niet ernstig is, veroorzaakt deze meer ziekenhuisopnames, sterfgevallen en complicaties bij adolescenten en volwassenen. De huiduitslag en blaasjes kunnen verschijnen in de mond, de anus en de vagina.[8] -
 4 Bel uw arts als de persoon met waterpokken een hoger risico loopt op ernstige ziekte. Kinderen ouder dan 12 jaar, zwangere vrouwen of iedereen met een gecompromitteerd immuunsysteem (inclusief het gebruik van steroïden die het immuunsysteem schaden) of die astma of eczeem heeft, lopen een groter risico op het ervaren van ernstiger symptomen.[9]
4 Bel uw arts als de persoon met waterpokken een hoger risico loopt op ernstige ziekte. Kinderen ouder dan 12 jaar, zwangere vrouwen of iedereen met een gecompromitteerd immuunsysteem (inclusief het gebruik van steroïden die het immuunsysteem schaden) of die astma of eczeem heeft, lopen een groter risico op het ervaren van ernstiger symptomen.[9] -
 5 Bel de dokter als de persoon met waterpokken deze symptomen heeft:
5 Bel de dokter als de persoon met waterpokken deze symptomen heeft: - Koorts die langer dan 4 dagen duurt of hoger is dan 102 F[10]
- Alle delen van de uitslag die warm, rood, zacht of lekkend pus worden, omdat dit wijst op een secundaire bacteriële infectie
- Moeilijkheden om wakker te worden of in de war raken
- Stijve nek of moeilijk lopen
- Vaak braken
- Ernstige hoest
- Ademhalingsproblemen[11]
Methode drie van vijf:
Het behandelen van waterpokken
-
 1 Vraag uw arts om medicijnen als u een extreem geval heeft of een hoog risico loopt op ernstige ziekten. De medicijnen voor de behandeling van waterpokken worden niet aan iedereen gegeven. In veel gevallen zullen artsen kinderen geen agressieve geneesmiddelen voorschrijven, tenzij de infectie eruit ziet dat het kan leiden tot longontsteking of een ander even ernstig probleem.[12]
1 Vraag uw arts om medicijnen als u een extreem geval heeft of een hoog risico loopt op ernstige ziekten. De medicijnen voor de behandeling van waterpokken worden niet aan iedereen gegeven. In veel gevallen zullen artsen kinderen geen agressieve geneesmiddelen voorschrijven, tenzij de infectie eruit ziet dat het kan leiden tot longontsteking of een ander even ernstig probleem.[12] - Voor het beste resultaat moet antivirale medicatie worden gegeven binnen de eerste 24 uur na het verschijnen van de uitslag.
- Als u huidaandoeningen hebt zoals eczeem, longaandoeningen zoals astma, onlangs werd behandeld met steroïden of een aangetast immuunsysteem, zal antivirale medicatie worden overwogen.
- Sommige vrouwen die zwanger zijn kunnen ook in aanmerking komen voor toediening van antivirale medicatie.[13]
-
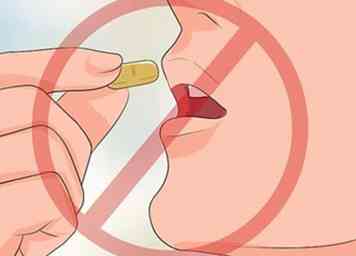 2 Neem geen aspirine of ibuprofen. Kinderen moeten dit ook niet doen en baby's jonger dan zes maanden mogen ibuprofen helemaal niet gebruiken. Aspirine is in verband gebracht met een andere ernstige aandoening, het Reyes-syndroom, en Ibuprofen kan leiden tot andere secundaire infecties. Neem in plaats daarvan acetaminophen (Tylenol) om hoofdpijn of andere pijn of koorts als gevolg van waterpokken te behandelen.[14]
2 Neem geen aspirine of ibuprofen. Kinderen moeten dit ook niet doen en baby's jonger dan zes maanden mogen ibuprofen helemaal niet gebruiken. Aspirine is in verband gebracht met een andere ernstige aandoening, het Reyes-syndroom, en Ibuprofen kan leiden tot andere secundaire infecties. Neem in plaats daarvan acetaminophen (Tylenol) om hoofdpijn of andere pijn of koorts als gevolg van waterpokken te behandelen.[14] -
 3 Kras niet op de blaren of verwijder de korsten. Hoewel de blaren en korsten erg jeuken, is het belangrijk dat je de korstjes niet verwijdert of de uitslag beschadigt. Het verwijderen van een korst veroorzaakt dat die pokken litteken en jeuk verhoogt het risico van bacteriële infecties. Snijd de vingernagels van je kind als ze niet kunnen helpen hun blaren te krassen.
3 Kras niet op de blaren of verwijder de korsten. Hoewel de blaren en korsten erg jeuken, is het belangrijk dat je de korstjes niet verwijdert of de uitslag beschadigt. Het verwijderen van een korst veroorzaakt dat die pokken litteken en jeuk verhoogt het risico van bacteriële infecties. Snijd de vingernagels van je kind als ze niet kunnen helpen hun blaren te krassen. -
 4 Koel je blaren. Plaats koude kompressen boven de blaren. Neem koelere baden. De koelere temperatuur helpt zowel jeuk als koorts bij waterpokken te verlichten.
4 Koel je blaren. Plaats koude kompressen boven de blaren. Neem koelere baden. De koelere temperatuur helpt zowel jeuk als koorts bij waterpokken te verlichten. -
 5 Gebruik calamine lotion om jeuk te verminderen. Neem koele baden met zuiveringszout of colloïdale havermout of breng een calamine-lotion aan om de jeuk te verlichten. Als dit de jeuk niet verlicht, neem dan contact op met uw arts voor medicatie. De baden en de calaminelotion verlichten de jeuk (verminderen de ernst), maar er is niets dat het volledig wegneemt totdat de blaren genezen zijn.
5 Gebruik calamine lotion om jeuk te verminderen. Neem koele baden met zuiveringszout of colloïdale havermout of breng een calamine-lotion aan om de jeuk te verlichten. Als dit de jeuk niet verlicht, neem dan contact op met uw arts voor medicatie. De baden en de calaminelotion verlichten de jeuk (verminderen de ernst), maar er is niets dat het volledig wegneemt totdat de blaren genezen zijn. - Calamine lotion kan worden gekocht bij elke supermarkt of apotheek.
Methode vier van vijf:
Waterpokken voorkomen
-
 1 Vraag uw arts over het waterpokkenvaccin. Het vaccin wordt als veilig beschouwd en aan jonge kinderen gegeven voordat ze aan de ziekte worden blootgesteld. De eerste dosis wordt gegeven na 15 maanden en de tweede dosis tussen 4 en 6 jaar.[15]
1 Vraag uw arts over het waterpokkenvaccin. Het vaccin wordt als veilig beschouwd en aan jonge kinderen gegeven voordat ze aan de ziekte worden blootgesteld. De eerste dosis wordt gegeven na 15 maanden en de tweede dosis tussen 4 en 6 jaar.[15] - Het krijgen van waterpokken-vaccin is veel veiliger dan het krijgen van waterpokken. De meeste mensen die het waterpokkenvaccin krijgen, hebben er geen problemen mee. Een vaccin, zoals elk medicijn, kan echter ernstige problemen veroorzaken, zoals ernstige allergische reacties. Het risico van waterpokkenvaccins dat ernstige schade of de dood veroorzaakt, is uiterst klein.[16]
-
 2 Stel uw kind vroeg bloot aan de waterpokken als u het vaccin niet geeft. Overleg met uw arts over uw beslissing. Vaccinatie is een persoonlijke keuze voor de ouders. Hoe ouder het kind echter is, wanneer zij de ziekte krijgen, hoe slechter ze zich voelen. Als u ervoor kiest om de vaccinatie niet te geven, of als uw kind allergisch is of kan zijn voor het vaccin, probeer dan om hen bloot te stellen aan de ziekte na de leeftijd van drie en vóór de leeftijd van 10 jaar om de symptomen en de ernst van de aandoening te verminderen.
2 Stel uw kind vroeg bloot aan de waterpokken als u het vaccin niet geeft. Overleg met uw arts over uw beslissing. Vaccinatie is een persoonlijke keuze voor de ouders. Hoe ouder het kind echter is, wanneer zij de ziekte krijgen, hoe slechter ze zich voelen. Als u ervoor kiest om de vaccinatie niet te geven, of als uw kind allergisch is of kan zijn voor het vaccin, probeer dan om hen bloot te stellen aan de ziekte na de leeftijd van drie en vóór de leeftijd van 10 jaar om de symptomen en de ernst van de aandoening te verminderen. -
 3 Houd rekening met doorbraakgevallen van de waterpokken. Kinderen die een vaccinatie hebben gehad, kunnen een mildere vorm van de ziekte ontwikkelen. Ze krijgen mogelijk slechts ongeveer 50 plekken en blaren die minder intens zijn. Dit maakt een diagnose moeilijker. Ze zijn echter net zo besmettelijk alsof ze de volledig opgeblazen ziekte hadden.[17]
3 Houd rekening met doorbraakgevallen van de waterpokken. Kinderen die een vaccinatie hebben gehad, kunnen een mildere vorm van de ziekte ontwikkelen. Ze krijgen mogelijk slechts ongeveer 50 plekken en blaren die minder intens zijn. Dit maakt een diagnose moeilijker. Ze zijn echter net zo besmettelijk alsof ze de volledig opgeblazen ziekte hadden.[17] - Volwassenen lopen het risico op een ernstigere ziekte en hebben een hogere incidentie van complicaties.
- De vaccinatie heeft verreweg de voorkeur boven zogenaamde pokkenfeesten, waarbij ouders doelgericht hun kinderen infecteren. De vaccinatie kan een milde vorm van waterpokken veroorzaken, maar het bijwonen van een pox-partij zal hoogstwaarschijnlijk u of uw kind een volledig geval garanderen, wat kan leiden tot longontsteking en andere vreselijke aandoeningen. In dit geval wil je het feest niet bijwonen.[18]
Methode vijf van vijf:
Kijk uit voor andere complicaties
-
 1 Wees alert met kinderen die andere huidproblemen hebben, zoals eczeem. Kinderen met een geschiedenis van huidproblemen kunnen duizenden blaren ontwikkelen. Dit kan pijnlijk zijn en het risico op littekens vergroten. Gebruik de hierboven beschreven behandelingen om jeuk te verminderen en praat met uw arts over andere actuele en orale medicatie om het ongemak en de pijn te verminderen.[19]
1 Wees alert met kinderen die andere huidproblemen hebben, zoals eczeem. Kinderen met een geschiedenis van huidproblemen kunnen duizenden blaren ontwikkelen. Dit kan pijnlijk zijn en het risico op littekens vergroten. Gebruik de hierboven beschreven behandelingen om jeuk te verminderen en praat met uw arts over andere actuele en orale medicatie om het ongemak en de pijn te verminderen.[19] -
 2 Let op secundaire bacteriële infecties. Bekken van blaren kunnen besmet raken met bacteriën. Ze worden warm, roder, voelender aan en raken ook pus. De pus is donkerder van kleur en niet duidelijk de manier waarop de vloeistof uit de blaasjes is. Neem contact op met uw arts als u deze veranderingen opmerkt in delen van de huid. Deze bacteriële infectie moet worden behandeld met antibiotica.[20]
2 Let op secundaire bacteriële infecties. Bekken van blaren kunnen besmet raken met bacteriën. Ze worden warm, roder, voelender aan en raken ook pus. De pus is donkerder van kleur en niet duidelijk de manier waarop de vloeistof uit de blaasjes is. Neem contact op met uw arts als u deze veranderingen opmerkt in delen van de huid. Deze bacteriële infectie moet worden behandeld met antibiotica.[20] - Bacteriële infecties kunnen ook van invloed zijn op andere weefsels, botten, gewrichten en zelfs de bloedbaan omvatten, sepsis genaamd.
- Elk van deze infecties is gevaarlijk en vereist onmiddellijke medische hulp.
- Symptomen van een meer algemene infectie van het bot, het gewricht of de bloedbaan zijn:
- Koorts boven 101 F
- Gebied is warm en zacht om aan te raken (bot, gewricht, weefsel)
- Het gewricht is zacht of pijnlijk om te gebruiken.
- Problemen met ademhalen
- Pijn op de borst
- Verslechterende hoest
- Algemeen gevoel echt ziek te zijn. De meeste kinderen hebben koorts die vroeg oplost met de waterpokken en hoewel ze verkoudheidsverschijnselen hebben, zullen ze vaak nog steeds spelen, glimlachen en een wandeling gaan maken. Kinderen die septisch zijn (infectie in het bloed) zullen stil zijn, willen vaak slapen, koorts krijgen boven 101 F, verhoogde hartslag en verhoogde ademhalingsfrequentie (meer dan 20 ademhalingen per minuut).[21]
-
 3 Let op andere ernstige complicaties van waterpokken. Hoewel niet gebruikelijk, zijn deze complicaties zeer gevaarlijk en kunnen ze de dood tot gevolg hebben.[22]
3 Let op andere ernstige complicaties van waterpokken. Hoewel niet gebruikelijk, zijn deze complicaties zeer gevaarlijk en kunnen ze de dood tot gevolg hebben.[22] - Uitdroging waarbij het lichaam niet genoeg vocht heeft om goed te kunnen functioneren. Dit beïnvloedt eerst de hersenen, het bloed en de nieren. Tekenen van uitdroging zijn onder meer verminderd of geconcentreerd plassen, moe zijn, zwak of duizelig zijn of een snelle hartslag hebben[23]
- Longontsteking met symptomen van verhoogde hoest, snel of moeilijk ademhalen of pijn op de borst
- Bloedproblemen
- Infectie of ontsteking van de hersenen. Kinderen worden stil, slaperig en klagen over hoofdpijn. Ze kunnen verward of moeilijk te wekken zijn.
- Giftige schock syndroom[24]
-
 4 Pas op voor gordelroos bij volwassenen, vooral als u ouder bent dan 40, als u als kind waterpokken had. Gordelroos is een pijnlijke, opgeblazen uitslag die gebeurt aan de ene kant van het lichaam, de romp of het gezicht die verdoofdheid kan veroorzaken en die wordt veroorzaakt door hetzelfde virus dat waterpokken veroorzaakt. Het virus blijft sluimeren in het lichaam tot later wanneer het immuunsysteem niet zo sterk is. Pijn, vaak brandende pijn en gevoelloosheid verdwijnen vaak binnen enkele weken, maar er kunnen ook andere langetermijnschade aan de ogen en organen optreden als ze worden aangetast. Postherpetische neuralgie is een pijnlijke neurologische aandoening die moeilijk te behandelen is en het gevolg kan zijn van gordelroos.[25]
4 Pas op voor gordelroos bij volwassenen, vooral als u ouder bent dan 40, als u als kind waterpokken had. Gordelroos is een pijnlijke, opgeblazen uitslag die gebeurt aan de ene kant van het lichaam, de romp of het gezicht die verdoofdheid kan veroorzaken en die wordt veroorzaakt door hetzelfde virus dat waterpokken veroorzaakt. Het virus blijft sluimeren in het lichaam tot later wanneer het immuunsysteem niet zo sterk is. Pijn, vaak brandende pijn en gevoelloosheid verdwijnen vaak binnen enkele weken, maar er kunnen ook andere langetermijnschade aan de ogen en organen optreden als ze worden aangetast. Postherpetische neuralgie is een pijnlijke neurologische aandoening die moeilijk te behandelen is en het gevolg kan zijn van gordelroos.[25] - Bel uw arts meteen als u denkt dat u gordelroos heeft, omdat antivirale medicijnen hier vaak voor worden voorgeschreven, vooral als het vroeg wordt betrapt. Oudere volwassenen kunnen baat hebben bij een vaccinatie tegen gordelroos.
Facebook
Twitter
Google+
 Minotauromaquia
Minotauromaquia
 1 Let op symptomen op de huid. Ongeveer een of twee dagen na het ontwikkelen van een loopneus en niezen, kunt u rode vlekken op uw huid zien. Deze stippen beginnen vaak op de borst, het gezicht en de rug, hebben vaak jeuk en kunnen zich snel verspreiden naar de rest van het lichaam.[1]
1 Let op symptomen op de huid. Ongeveer een of twee dagen na het ontwikkelen van een loopneus en niezen, kunt u rode vlekken op uw huid zien. Deze stippen beginnen vaak op de borst, het gezicht en de rug, hebben vaak jeuk en kunnen zich snel verspreiden naar de rest van het lichaam.[1]  2 Wees op uw hoede voor koude symptomen. Waterpokken kan zich het eerst voordoen als een milde verkoudheid, met een loopneus, niezen en een hoest. U kunt zelfs koorts krijgen tot ongeveer 101 graden Fahrenheit. Als de besmette persoon werd blootgesteld aan iemand met waterpokken of doorbraak waterpokken (een mildere vorm van de ziekte bij iemand die het vaccin heeft gekregen), kunnen milde verkoudheidsverschijnselen echt de eerste symptomen van waterpokken zijn.[4]
2 Wees op uw hoede voor koude symptomen. Waterpokken kan zich het eerst voordoen als een milde verkoudheid, met een loopneus, niezen en een hoest. U kunt zelfs koorts krijgen tot ongeveer 101 graden Fahrenheit. Als de besmette persoon werd blootgesteld aan iemand met waterpokken of doorbraak waterpokken (een mildere vorm van de ziekte bij iemand die het vaccin heeft gekregen), kunnen milde verkoudheidsverschijnselen echt de eerste symptomen van waterpokken zijn.[4]  3 Erken vroege symptomen om blootstelling aan risicopersonen te verminderen. Waterpokken is zeer besmettelijk en gevaarlijk voor personen die problemen hebben met hun immuunsysteem, zoals mensen die chemotherapie ondergaan voor kanker of die HIV of AIDS hebben, en de meeste baby's, omdat kinderen niet tegen waterpokken worden gevaccineerd tot ze minstens 12 maanden oud zijn.[5]
3 Erken vroege symptomen om blootstelling aan risicopersonen te verminderen. Waterpokken is zeer besmettelijk en gevaarlijk voor personen die problemen hebben met hun immuunsysteem, zoals mensen die chemotherapie ondergaan voor kanker of die HIV of AIDS hebben, en de meeste baby's, omdat kinderen niet tegen waterpokken worden gevaccineerd tot ze minstens 12 maanden oud zijn.[5]  1 Begrijp hoe het virus wordt overgedragen. Het waterpokkenvirus wordt verspreid door de lucht of door direct contact, normaal gesproken het product van onhygiënische niezen of hoestmethoden. Het virus wordt getransporteerd in de vloeistof (d.w.z. speeksel of slijm).
1 Begrijp hoe het virus wordt overgedragen. Het waterpokkenvirus wordt verspreid door de lucht of door direct contact, normaal gesproken het product van onhygiënische niezen of hoestmethoden. Het virus wordt getransporteerd in de vloeistof (d.w.z. speeksel of slijm).  2 Ken de incubatieperiode. Het waterpokkenvirus produceert geen symptomen onmiddellijk. In het algemeen kan het 10 tot 21 dagen duren nadat u bent blootgesteld aan het ontwikkelen van eventuele merkbare symptomen. De macula-papulaire uitslag blijft gedurende meerdere dagen verschijnen en de blaren duren enkele dagen om op te lossen. Dit betekent dat u papulaire uitslag, vesikels en open blaren kunt hebben die tegelijkertijd over allemaal korsten.
2 Ken de incubatieperiode. Het waterpokkenvirus produceert geen symptomen onmiddellijk. In het algemeen kan het 10 tot 21 dagen duren nadat u bent blootgesteld aan het ontwikkelen van eventuele merkbare symptomen. De macula-papulaire uitslag blijft gedurende meerdere dagen verschijnen en de blaren duren enkele dagen om op te lossen. Dit betekent dat u papulaire uitslag, vesikels en open blaren kunt hebben die tegelijkertijd over allemaal korsten.  3 Erken dat oudere adolescenten en volwassenen meer complicaties hebben. Hoewel de waterpokkenziekte niet ernstig is, veroorzaakt deze meer ziekenhuisopnames, sterfgevallen en complicaties bij adolescenten en volwassenen. De huiduitslag en blaasjes kunnen verschijnen in de mond, de anus en de vagina.[8]
3 Erken dat oudere adolescenten en volwassenen meer complicaties hebben. Hoewel de waterpokkenziekte niet ernstig is, veroorzaakt deze meer ziekenhuisopnames, sterfgevallen en complicaties bij adolescenten en volwassenen. De huiduitslag en blaasjes kunnen verschijnen in de mond, de anus en de vagina.[8]  4 Bel uw arts als de persoon met waterpokken een hoger risico loopt op ernstige ziekte. Kinderen ouder dan 12 jaar, zwangere vrouwen of iedereen met een gecompromitteerd immuunsysteem (inclusief het gebruik van steroïden die het immuunsysteem schaden) of die astma of eczeem heeft, lopen een groter risico op het ervaren van ernstiger symptomen.[9]
4 Bel uw arts als de persoon met waterpokken een hoger risico loopt op ernstige ziekte. Kinderen ouder dan 12 jaar, zwangere vrouwen of iedereen met een gecompromitteerd immuunsysteem (inclusief het gebruik van steroïden die het immuunsysteem schaden) of die astma of eczeem heeft, lopen een groter risico op het ervaren van ernstiger symptomen.[9]  5 Bel de dokter als de persoon met waterpokken deze symptomen heeft:
5 Bel de dokter als de persoon met waterpokken deze symptomen heeft:  1 Vraag uw arts om medicijnen als u een extreem geval heeft of een hoog risico loopt op ernstige ziekten. De medicijnen voor de behandeling van waterpokken worden niet aan iedereen gegeven. In veel gevallen zullen artsen kinderen geen agressieve geneesmiddelen voorschrijven, tenzij de infectie eruit ziet dat het kan leiden tot longontsteking of een ander even ernstig probleem.[12]
1 Vraag uw arts om medicijnen als u een extreem geval heeft of een hoog risico loopt op ernstige ziekten. De medicijnen voor de behandeling van waterpokken worden niet aan iedereen gegeven. In veel gevallen zullen artsen kinderen geen agressieve geneesmiddelen voorschrijven, tenzij de infectie eruit ziet dat het kan leiden tot longontsteking of een ander even ernstig probleem.[12]  2 Neem geen aspirine of ibuprofen. Kinderen moeten dit ook niet doen en baby's jonger dan zes maanden mogen ibuprofen helemaal niet gebruiken. Aspirine is in verband gebracht met een andere ernstige aandoening, het Reyes-syndroom, en Ibuprofen kan leiden tot andere secundaire infecties. Neem in plaats daarvan acetaminophen (Tylenol) om hoofdpijn of andere pijn of koorts als gevolg van waterpokken te behandelen.[14]
2 Neem geen aspirine of ibuprofen. Kinderen moeten dit ook niet doen en baby's jonger dan zes maanden mogen ibuprofen helemaal niet gebruiken. Aspirine is in verband gebracht met een andere ernstige aandoening, het Reyes-syndroom, en Ibuprofen kan leiden tot andere secundaire infecties. Neem in plaats daarvan acetaminophen (Tylenol) om hoofdpijn of andere pijn of koorts als gevolg van waterpokken te behandelen.[14]  3 Kras niet op de blaren of verwijder de korsten. Hoewel de blaren en korsten erg jeuken, is het belangrijk dat je de korstjes niet verwijdert of de uitslag beschadigt. Het verwijderen van een korst veroorzaakt dat die pokken litteken en jeuk verhoogt het risico van bacteriële infecties. Snijd de vingernagels van je kind als ze niet kunnen helpen hun blaren te krassen.
3 Kras niet op de blaren of verwijder de korsten. Hoewel de blaren en korsten erg jeuken, is het belangrijk dat je de korstjes niet verwijdert of de uitslag beschadigt. Het verwijderen van een korst veroorzaakt dat die pokken litteken en jeuk verhoogt het risico van bacteriële infecties. Snijd de vingernagels van je kind als ze niet kunnen helpen hun blaren te krassen.  4 Koel je blaren. Plaats koude kompressen boven de blaren. Neem koelere baden. De koelere temperatuur helpt zowel jeuk als koorts bij waterpokken te verlichten.
4 Koel je blaren. Plaats koude kompressen boven de blaren. Neem koelere baden. De koelere temperatuur helpt zowel jeuk als koorts bij waterpokken te verlichten.  5 Gebruik calamine lotion om jeuk te verminderen. Neem koele baden met zuiveringszout of colloïdale havermout of breng een calamine-lotion aan om de jeuk te verlichten. Als dit de jeuk niet verlicht, neem dan contact op met uw arts voor medicatie. De baden en de calaminelotion verlichten de jeuk (verminderen de ernst), maar er is niets dat het volledig wegneemt totdat de blaren genezen zijn.
5 Gebruik calamine lotion om jeuk te verminderen. Neem koele baden met zuiveringszout of colloïdale havermout of breng een calamine-lotion aan om de jeuk te verlichten. Als dit de jeuk niet verlicht, neem dan contact op met uw arts voor medicatie. De baden en de calaminelotion verlichten de jeuk (verminderen de ernst), maar er is niets dat het volledig wegneemt totdat de blaren genezen zijn.  1 Vraag uw arts over het waterpokkenvaccin. Het vaccin wordt als veilig beschouwd en aan jonge kinderen gegeven voordat ze aan de ziekte worden blootgesteld. De eerste dosis wordt gegeven na 15 maanden en de tweede dosis tussen 4 en 6 jaar.[15]
1 Vraag uw arts over het waterpokkenvaccin. Het vaccin wordt als veilig beschouwd en aan jonge kinderen gegeven voordat ze aan de ziekte worden blootgesteld. De eerste dosis wordt gegeven na 15 maanden en de tweede dosis tussen 4 en 6 jaar.[15]  2 Stel uw kind vroeg bloot aan de waterpokken als u het vaccin niet geeft. Overleg met uw arts over uw beslissing. Vaccinatie is een persoonlijke keuze voor de ouders. Hoe ouder het kind echter is, wanneer zij de ziekte krijgen, hoe slechter ze zich voelen. Als u ervoor kiest om de vaccinatie niet te geven, of als uw kind allergisch is of kan zijn voor het vaccin, probeer dan om hen bloot te stellen aan de ziekte na de leeftijd van drie en vóór de leeftijd van 10 jaar om de symptomen en de ernst van de aandoening te verminderen.
2 Stel uw kind vroeg bloot aan de waterpokken als u het vaccin niet geeft. Overleg met uw arts over uw beslissing. Vaccinatie is een persoonlijke keuze voor de ouders. Hoe ouder het kind echter is, wanneer zij de ziekte krijgen, hoe slechter ze zich voelen. Als u ervoor kiest om de vaccinatie niet te geven, of als uw kind allergisch is of kan zijn voor het vaccin, probeer dan om hen bloot te stellen aan de ziekte na de leeftijd van drie en vóór de leeftijd van 10 jaar om de symptomen en de ernst van de aandoening te verminderen.  3 Houd rekening met doorbraakgevallen van de waterpokken. Kinderen die een vaccinatie hebben gehad, kunnen een mildere vorm van de ziekte ontwikkelen. Ze krijgen mogelijk slechts ongeveer 50 plekken en blaren die minder intens zijn. Dit maakt een diagnose moeilijker. Ze zijn echter net zo besmettelijk alsof ze de volledig opgeblazen ziekte hadden.[17]
3 Houd rekening met doorbraakgevallen van de waterpokken. Kinderen die een vaccinatie hebben gehad, kunnen een mildere vorm van de ziekte ontwikkelen. Ze krijgen mogelijk slechts ongeveer 50 plekken en blaren die minder intens zijn. Dit maakt een diagnose moeilijker. Ze zijn echter net zo besmettelijk alsof ze de volledig opgeblazen ziekte hadden.[17]  1 Wees alert met kinderen die andere huidproblemen hebben, zoals eczeem. Kinderen met een geschiedenis van huidproblemen kunnen duizenden blaren ontwikkelen. Dit kan pijnlijk zijn en het risico op littekens vergroten. Gebruik de hierboven beschreven behandelingen om jeuk te verminderen en praat met uw arts over andere actuele en orale medicatie om het ongemak en de pijn te verminderen.[19]
1 Wees alert met kinderen die andere huidproblemen hebben, zoals eczeem. Kinderen met een geschiedenis van huidproblemen kunnen duizenden blaren ontwikkelen. Dit kan pijnlijk zijn en het risico op littekens vergroten. Gebruik de hierboven beschreven behandelingen om jeuk te verminderen en praat met uw arts over andere actuele en orale medicatie om het ongemak en de pijn te verminderen.[19]  2 Let op secundaire bacteriële infecties. Bekken van blaren kunnen besmet raken met bacteriën. Ze worden warm, roder, voelender aan en raken ook pus. De pus is donkerder van kleur en niet duidelijk de manier waarop de vloeistof uit de blaasjes is. Neem contact op met uw arts als u deze veranderingen opmerkt in delen van de huid. Deze bacteriële infectie moet worden behandeld met antibiotica.[20]
2 Let op secundaire bacteriële infecties. Bekken van blaren kunnen besmet raken met bacteriën. Ze worden warm, roder, voelender aan en raken ook pus. De pus is donkerder van kleur en niet duidelijk de manier waarop de vloeistof uit de blaasjes is. Neem contact op met uw arts als u deze veranderingen opmerkt in delen van de huid. Deze bacteriële infectie moet worden behandeld met antibiotica.[20]  3 Let op andere ernstige complicaties van waterpokken. Hoewel niet gebruikelijk, zijn deze complicaties zeer gevaarlijk en kunnen ze de dood tot gevolg hebben.[22]
3 Let op andere ernstige complicaties van waterpokken. Hoewel niet gebruikelijk, zijn deze complicaties zeer gevaarlijk en kunnen ze de dood tot gevolg hebben.[22]  4 Pas op voor gordelroos bij volwassenen, vooral als u ouder bent dan 40, als u als kind waterpokken had. Gordelroos is een pijnlijke, opgeblazen uitslag die gebeurt aan de ene kant van het lichaam, de romp of het gezicht die verdoofdheid kan veroorzaken en die wordt veroorzaakt door hetzelfde virus dat waterpokken veroorzaakt. Het virus blijft sluimeren in het lichaam tot later wanneer het immuunsysteem niet zo sterk is. Pijn, vaak brandende pijn en gevoelloosheid verdwijnen vaak binnen enkele weken, maar er kunnen ook andere langetermijnschade aan de ogen en organen optreden als ze worden aangetast. Postherpetische neuralgie is een pijnlijke neurologische aandoening die moeilijk te behandelen is en het gevolg kan zijn van gordelroos.[25]
4 Pas op voor gordelroos bij volwassenen, vooral als u ouder bent dan 40, als u als kind waterpokken had. Gordelroos is een pijnlijke, opgeblazen uitslag die gebeurt aan de ene kant van het lichaam, de romp of het gezicht die verdoofdheid kan veroorzaken en die wordt veroorzaakt door hetzelfde virus dat waterpokken veroorzaakt. Het virus blijft sluimeren in het lichaam tot later wanneer het immuunsysteem niet zo sterk is. Pijn, vaak brandende pijn en gevoelloosheid verdwijnen vaak binnen enkele weken, maar er kunnen ook andere langetermijnschade aan de ogen en organen optreden als ze worden aangetast. Postherpetische neuralgie is een pijnlijke neurologische aandoening die moeilijk te behandelen is en het gevolg kan zijn van gordelroos.[25]