Alle vrouwen lopen risico op baarmoederhalskanker; echter, met reguliere screeningstests en follow-up, is baarmoederhalskanker de gemakkelijkste vrouwelijke kanker om te voorkomen. Het is ook zeer geneesbaar als het vroegtijdig wordt gedetecteerd en behandeld.
Deel een van de drie:
Screeningtests krijgen
-
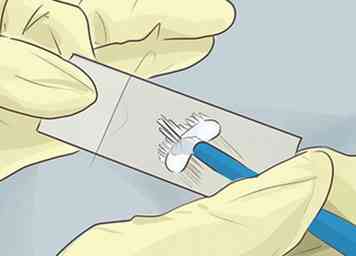 1 Krijg regelmatig screenings. Baarmoederhalskanker begint met de aanwezigheid van HPV (humaan papillomavirus), de meest voorkomende seksueel overdraagbare aandoening.[1] Vrijwel iedereen heeft HPV minstens één keer in zijn leven, zo niet meer; de infectie vertoont echter meestal geen symptomen, dus de meeste mensen zijn zich niet bewust van het hebben van het. HPV kan na verloop van tijd leiden tot precancereuze kansen in de gevoelige cellen rond de cervix. Dit vormt uiteindelijk het risico om te ontwikkelen tot baarmoederhalskanker.
1 Krijg regelmatig screenings. Baarmoederhalskanker begint met de aanwezigheid van HPV (humaan papillomavirus), de meest voorkomende seksueel overdraagbare aandoening.[1] Vrijwel iedereen heeft HPV minstens één keer in zijn leven, zo niet meer; de infectie vertoont echter meestal geen symptomen, dus de meeste mensen zijn zich niet bewust van het hebben van het. HPV kan na verloop van tijd leiden tot precancereuze kansen in de gevoelige cellen rond de cervix. Dit vormt uiteindelijk het risico om te ontwikkelen tot baarmoederhalskanker. - De meeste mensen zijn in staat om de infectie te verwijderen, waardoor het risico op baarmoederhalskanker wordt geëlimineerd; Als u de infectie echter niet kunt zuiveren, loopt u risico op baarmoederhalskanker.
- Door regelmatige screenings te krijgen, kunt u verdachte cellen vroegtijdig vangen en laten behandelen.
- Regelmatige screening is de meest effectieve manier om baarmoederhalskanker te voorkomen.
-
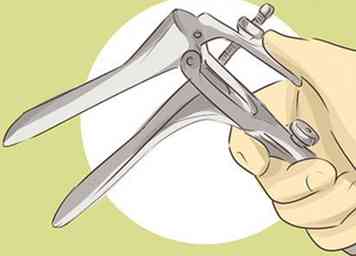 2 Raadpleeg uw arts voor een uitstrijkje.[2] Een Pap-test wordt aanbevolen drie jaar na het begin van seksuele activiteit, of vanaf 21 (wat het eerst komt). Vrouwen moeten doorgaan met het ontvangen van Pap-tests tot de leeftijd van 65, of totdat uw arts anders zegt. Een Pap-test houdt in dat uw arts een speculum (een metalen of plastic hulpmiddel) in uw vagina steekt, zodat zij de baarmoederhals kunnen zien. Uw arts zal vervolgens een aantal cellen uit de baarmoederhals nemen voor onderzoek onder de microscoop.
2 Raadpleeg uw arts voor een uitstrijkje.[2] Een Pap-test wordt aanbevolen drie jaar na het begin van seksuele activiteit, of vanaf 21 (wat het eerst komt). Vrouwen moeten doorgaan met het ontvangen van Pap-tests tot de leeftijd van 65, of totdat uw arts anders zegt. Een Pap-test houdt in dat uw arts een speculum (een metalen of plastic hulpmiddel) in uw vagina steekt, zodat zij de baarmoederhals kunnen zien. Uw arts zal vervolgens een aantal cellen uit de baarmoederhals nemen voor onderzoek onder de microscoop. - Een Pap-test wordt meestal de eerste jaren jaarlijks uitgevoerd. Daarna, als u duidelijke resultaten heeft, kan uw arts u aanraden om elke drie jaar terug te komen als u tussen de 21 en 29 jaar oud bent. Na de leeftijd van 30 jaar is het om de drie jaar tenzij u ook een negatieve HPV-test hebt en daarna is om de vijf jaar.
- Als er cellulaire afwijkingen worden ontdekt tijdens uw uitstrijkje, zal uw arts u terugbellen voor een vervolgafspraak. Resultaten worden normaal gesproken binnen een paar weken gerapporteerd; echter, geen paniek als uw arts u terugbelt omdat er verschillende andere redenen zijn waarom zij u misschien willen zien en dit betekent niet noodzakelijk dat u een risico loopt op baarmoederhalskanker.
- Het voordeel van het ontvangen van Pap-tests is ook dat, zolang u ze regelmatig doet, eventuele verdachte laesies vroeg genoeg worden gevangen om ze te verwijderen voordat eventuele verdere problemen optreden.
-
 3 Bereid je goed voor op een Pap-test.[3] Als u van plan bent om binnen de komende twee dagen een arts te laten testen, is het belangrijk om het volgende te vermijden:
3 Bereid je goed voor op een Pap-test.[3] Als u van plan bent om binnen de komende twee dagen een arts te laten testen, is het belangrijk om het volgende te vermijden: - Geslachtsgemeenschap
- Houd je vagina in de aanslag
- Tampon inbrengen
- Gebruik van anticonceptie schuimen of gelei
- Crèmes of medicijnen in uw vagina brengen
- Op je menstruatie zijn. Zorg ervoor dat u uw Pap-test plant voor een tijd dat u uw menstruatie niet zult hebben. Als u uw menstruatie wel heeft, zal uw arts de test niet goed kunnen uitvoeren omdat deze de resultaten vertroebelt.
-
 4 Overweeg HPV-testen.[4] In aanvulling op de gebruikelijke Pap-test, kunt u uw arts vragen om u tegelijkertijd op de aanwezigheid van het HPV-virus te testen. Dit wordt 'co-testen' genoemd. Het voordeel van testen op HPV op hetzelfde moment als het analyseren van de cellen rondom uw baarmoederhals is dat, als beide tests duidelijke resultaten opleveren, u nog meer vertrouwen kunt hebben dat u geen risico loopt op baarmoederhalskanker.
4 Overweeg HPV-testen.[4] In aanvulling op de gebruikelijke Pap-test, kunt u uw arts vragen om u tegelijkertijd op de aanwezigheid van het HPV-virus te testen. Dit wordt 'co-testen' genoemd. Het voordeel van testen op HPV op hetzelfde moment als het analyseren van de cellen rondom uw baarmoederhals is dat, als beide tests duidelijke resultaten opleveren, u nog meer vertrouwen kunt hebben dat u geen risico loopt op baarmoederhalskanker. - Een negatieve HPV-test en regelmatig Pap zullen ook verminderen hoe vaak u uw paps krijgt, van elke drie jaar tot elke vijf jaar.
Tweede deel van de drie:
Verminder uw risicofactoren
-
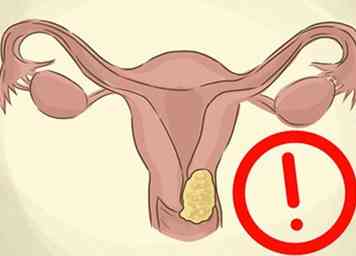 1 Herken de risicofactoren voor baarmoederhalskanker.[5] Als u begrijpt wat uw kansen op het ontwikkelen van baarmoederhalskanker verhoogt, kan dit u helpen terug te bezuinigen en veiliger gedrag aan te nemen. Risicofactoren voor baarmoederhalskanker zijn onder andere:
1 Herken de risicofactoren voor baarmoederhalskanker.[5] Als u begrijpt wat uw kansen op het ontwikkelen van baarmoederhalskanker verhoogt, kan dit u helpen terug te bezuinigen en veiliger gedrag aan te nemen. Risicofactoren voor baarmoederhalskanker zijn onder andere: - Meerdere seksuele partners
- Onbeschermde seks (zonder condooms)
- Roken
- HIV / AIDS (een ziekte die je immuunsysteem onderdrukt)
- Gebruik op lange termijn geboortenbeperking (meer dan vijf jaar)
- Elk type immuunsuppressie, waaronder immunosuppressieve geneesmiddelen
-
 2 Laat je vaccineren.[6] Er zijn twee HPV-vaccins beschikbaar, Gardasil en Cervarix, die worden aanbevolen voor meisjes rond de leeftijd van 12. Deze vaccins voorkomen de stammen van HPV die het meest waarschijnlijk leiden tot baarmoederhalskanker en / of genitale wratten. Hoewel de vaccins niet 100% effectief zijn, verminderen ze in hoge mate iemands risico op het oplopen van een stam van HPV die een voorloper is voor baarmoederhalskanker.
2 Laat je vaccineren.[6] Er zijn twee HPV-vaccins beschikbaar, Gardasil en Cervarix, die worden aanbevolen voor meisjes rond de leeftijd van 12. Deze vaccins voorkomen de stammen van HPV die het meest waarschijnlijk leiden tot baarmoederhalskanker en / of genitale wratten. Hoewel de vaccins niet 100% effectief zijn, verminderen ze in hoge mate iemands risico op het oplopen van een stam van HPV die een voorloper is voor baarmoederhalskanker. - U komt ook in aanmerking voor het vaccin, zelfs als u al een abnormale pap hebt gehad.
- Merk op dat gevaccineerd zijn niet betekent dat je geen Pap-tests meer nodig hebt. Pap-tests worden nog steeds aanbevolen om er zeker van te zijn dat er geen verdachte cellen of laesies rond uw baarmoederhals zijn.
- Als u tussen de 13 en 26 jaar bent en het vaccin nog niet hebt ontvangen, raadpleeg dan uw arts. Je bent nog steeds in aanmerking om het tussen deze leeftijden te ontvangen.
- Hoe eerder u gevaccineerd kunt worden, hoe beter, omdat het ideaal is om het vaccin te krijgen voordat u seks begint, of op zijn minst met een geschiedenis van zo min mogelijk seksuele partners. Dit komt omdat HPV een seksueel overdraagbare aandoening is die niet kan worden genezen; het kan alleen worden voorkomen.
-
 3 Stoppen met roken.[7] Roken is in verband gebracht met een verhoogd risico op baarmoederhalskanker (en ook van kankers elders in het lichaam). Als u rookt en geïnteresseerd bent om te stoppen, spreek dan met uw arts, die u kan helpen met strategieën en ondersteuning bij stoppen. De voordelen van stoppen met roken zijn talrijk, inclusief een verminderd risico op baarmoederhalskanker.
3 Stoppen met roken.[7] Roken is in verband gebracht met een verhoogd risico op baarmoederhalskanker (en ook van kankers elders in het lichaam). Als u rookt en geïnteresseerd bent om te stoppen, spreek dan met uw arts, die u kan helpen met strategieën en ondersteuning bij stoppen. De voordelen van stoppen met roken zijn talrijk, inclusief een verminderd risico op baarmoederhalskanker. -
 4 Oefen veilige seks.[8] Omdat baarmoederhalskanker is gekoppeld aan HPV, kan een seksueel overdraagbare aandoening, het beoefenen van veilig vrijen en het gebruik van condooms tijdens seks uw risico verminderen.Houd er ook rekening mee dat meerdere seksuele partners zijn gekoppeld aan een hoger risico op baarmoederhalskanker, dus wees selectief in wie u kiest om seks te hebben.
4 Oefen veilige seks.[8] Omdat baarmoederhalskanker is gekoppeld aan HPV, kan een seksueel overdraagbare aandoening, het beoefenen van veilig vrijen en het gebruik van condooms tijdens seks uw risico verminderen.Houd er ook rekening mee dat meerdere seksuele partners zijn gekoppeld aan een hoger risico op baarmoederhalskanker, dus wees selectief in wie u kiest om seks te hebben.
Derde deel van de drie:
Op zoek naar vroege diagnose en behandeling
-
 1 Begrijp het belang van screeningstests en vroegtijdige diagnose.[9] Baarmoederhalskanker is een van de meest voorkomende kankers bij vrouwen; Als u echter doorgaat met regelmatige screeningstests zoals voorgeschreven door uw arts, kunt u uw risico om baarmoederhalskanker op te lopen tot bijna nul verminderen. Dit komt omdat het een van de weinige kankers is die vroegtijdig kunnen worden opgespoord en behandeld, in de 'precancereuze fase', voordat het zich ontwikkelt tot een complete kanker.
1 Begrijp het belang van screeningstests en vroegtijdige diagnose.[9] Baarmoederhalskanker is een van de meest voorkomende kankers bij vrouwen; Als u echter doorgaat met regelmatige screeningstests zoals voorgeschreven door uw arts, kunt u uw risico om baarmoederhalskanker op te lopen tot bijna nul verminderen. Dit komt omdat het een van de weinige kankers is die vroegtijdig kunnen worden opgespoord en behandeld, in de 'precancereuze fase', voordat het zich ontwikkelt tot een complete kanker. - Daarom kunnen bij vroege diagnose en behandeling vrijwel alle gevallen van baarmoederhalskanker worden voorkomen voordat ze zorgelijk worden voor uw gezondheid.
-
 2 Volg waar nodig verdere onderzoeken.[10] Als uw Pap-test verdachte cellen of een zorgwekkende laesie onthult, zal uw arts u adviseren over een manier van handelen om de reden tot bezorgdheid op te volgen. Dit kan een tweede Pap-test omvatten kort na de eerste, om eventuele progressie of veranderingen in de cellen te controleren. Als alternatief kan het ook gaan om een procedure die een 'colposcopie' wordt genoemd, wat in wezen is dat artsen een microscoopachtig instrument gebruiken om uw baarmoederhals visueel te onderzoeken met een voldoende hoge vergroting om eventuele pre-kankerachtige of kankergevallen te detecteren.
2 Volg waar nodig verdere onderzoeken.[10] Als uw Pap-test verdachte cellen of een zorgwekkende laesie onthult, zal uw arts u adviseren over een manier van handelen om de reden tot bezorgdheid op te volgen. Dit kan een tweede Pap-test omvatten kort na de eerste, om eventuele progressie of veranderingen in de cellen te controleren. Als alternatief kan het ook gaan om een procedure die een 'colposcopie' wordt genoemd, wat in wezen is dat artsen een microscoopachtig instrument gebruiken om uw baarmoederhals visueel te onderzoeken met een voldoende hoge vergroting om eventuele pre-kankerachtige of kankergevallen te detecteren. - Uw arts zal tijdens uw colposcopie-examen azijnzuur (een stof die lijkt op azijn) op alle betreffende gebieden aanbrengen. Dit helpt uw arts om te zien in welke delen verdachte cellen voorkomen.[11]
- Als een probleemgebied wordt opgemerkt, zal uw arts een biopsie van het gebied nemen.[12] Dit zal dan onder de microscoop worden bekeken.
- Als ze vroeg genoeg worden opgepakt, kan de verdachte laesie vaak worden verwijderd zonder consequenties op de lange termijn; Als het echter een invasieve kanker is, moet u een oncoloog raadplegen voor aanwijzingen over verdere behandelingen, zoals chirurgie, bestraling en / of chemotherapie.
-
 3 Wees bewust van de betreffende symptomen. Verdachte cellen rond de cervix, evenals cervicale kanker zelf, hebben vaak geen bijbehorende symptomen. Alleen later gevorderde baarmoederhalskanker heeft de neiging om symptomen te vertonen, zoals:
3 Wees bewust van de betreffende symptomen. Verdachte cellen rond de cervix, evenals cervicale kanker zelf, hebben vaak geen bijbehorende symptomen. Alleen later gevorderde baarmoederhalskanker heeft de neiging om symptomen te vertonen, zoals: - Abnormale bloeding of afscheiding uit uw vagina
- Bloedingen en / of abnormale pijn bij geslachtsgemeenschap
- Merk op dat de aanwezigheid van de bovenstaande symptomen een duidelijk teken van zorg is en onmiddellijke medische aandacht en evaluatie vereist.[13]
Facebook
Twitter
Google+
 Minotauromaquia
Minotauromaquia
 1 Krijg regelmatig screenings. Baarmoederhalskanker begint met de aanwezigheid van HPV (humaan papillomavirus), de meest voorkomende seksueel overdraagbare aandoening.[1] Vrijwel iedereen heeft HPV minstens één keer in zijn leven, zo niet meer; de infectie vertoont echter meestal geen symptomen, dus de meeste mensen zijn zich niet bewust van het hebben van het. HPV kan na verloop van tijd leiden tot precancereuze kansen in de gevoelige cellen rond de cervix. Dit vormt uiteindelijk het risico om te ontwikkelen tot baarmoederhalskanker.
1 Krijg regelmatig screenings. Baarmoederhalskanker begint met de aanwezigheid van HPV (humaan papillomavirus), de meest voorkomende seksueel overdraagbare aandoening.[1] Vrijwel iedereen heeft HPV minstens één keer in zijn leven, zo niet meer; de infectie vertoont echter meestal geen symptomen, dus de meeste mensen zijn zich niet bewust van het hebben van het. HPV kan na verloop van tijd leiden tot precancereuze kansen in de gevoelige cellen rond de cervix. Dit vormt uiteindelijk het risico om te ontwikkelen tot baarmoederhalskanker.  2 Raadpleeg uw arts voor een uitstrijkje.[2] Een Pap-test wordt aanbevolen drie jaar na het begin van seksuele activiteit, of vanaf 21 (wat het eerst komt). Vrouwen moeten doorgaan met het ontvangen van Pap-tests tot de leeftijd van 65, of totdat uw arts anders zegt. Een Pap-test houdt in dat uw arts een speculum (een metalen of plastic hulpmiddel) in uw vagina steekt, zodat zij de baarmoederhals kunnen zien. Uw arts zal vervolgens een aantal cellen uit de baarmoederhals nemen voor onderzoek onder de microscoop.
2 Raadpleeg uw arts voor een uitstrijkje.[2] Een Pap-test wordt aanbevolen drie jaar na het begin van seksuele activiteit, of vanaf 21 (wat het eerst komt). Vrouwen moeten doorgaan met het ontvangen van Pap-tests tot de leeftijd van 65, of totdat uw arts anders zegt. Een Pap-test houdt in dat uw arts een speculum (een metalen of plastic hulpmiddel) in uw vagina steekt, zodat zij de baarmoederhals kunnen zien. Uw arts zal vervolgens een aantal cellen uit de baarmoederhals nemen voor onderzoek onder de microscoop.  3 Bereid je goed voor op een Pap-test.[3] Als u van plan bent om binnen de komende twee dagen een arts te laten testen, is het belangrijk om het volgende te vermijden:
3 Bereid je goed voor op een Pap-test.[3] Als u van plan bent om binnen de komende twee dagen een arts te laten testen, is het belangrijk om het volgende te vermijden:  4 Overweeg HPV-testen.[4] In aanvulling op de gebruikelijke Pap-test, kunt u uw arts vragen om u tegelijkertijd op de aanwezigheid van het HPV-virus te testen. Dit wordt 'co-testen' genoemd. Het voordeel van testen op HPV op hetzelfde moment als het analyseren van de cellen rondom uw baarmoederhals is dat, als beide tests duidelijke resultaten opleveren, u nog meer vertrouwen kunt hebben dat u geen risico loopt op baarmoederhalskanker.
4 Overweeg HPV-testen.[4] In aanvulling op de gebruikelijke Pap-test, kunt u uw arts vragen om u tegelijkertijd op de aanwezigheid van het HPV-virus te testen. Dit wordt 'co-testen' genoemd. Het voordeel van testen op HPV op hetzelfde moment als het analyseren van de cellen rondom uw baarmoederhals is dat, als beide tests duidelijke resultaten opleveren, u nog meer vertrouwen kunt hebben dat u geen risico loopt op baarmoederhalskanker.  1 Herken de risicofactoren voor baarmoederhalskanker.[5] Als u begrijpt wat uw kansen op het ontwikkelen van baarmoederhalskanker verhoogt, kan dit u helpen terug te bezuinigen en veiliger gedrag aan te nemen. Risicofactoren voor baarmoederhalskanker zijn onder andere:
1 Herken de risicofactoren voor baarmoederhalskanker.[5] Als u begrijpt wat uw kansen op het ontwikkelen van baarmoederhalskanker verhoogt, kan dit u helpen terug te bezuinigen en veiliger gedrag aan te nemen. Risicofactoren voor baarmoederhalskanker zijn onder andere:  2 Laat je vaccineren.[6] Er zijn twee HPV-vaccins beschikbaar, Gardasil en Cervarix, die worden aanbevolen voor meisjes rond de leeftijd van 12. Deze vaccins voorkomen de stammen van HPV die het meest waarschijnlijk leiden tot baarmoederhalskanker en / of genitale wratten. Hoewel de vaccins niet 100% effectief zijn, verminderen ze in hoge mate iemands risico op het oplopen van een stam van HPV die een voorloper is voor baarmoederhalskanker.
2 Laat je vaccineren.[6] Er zijn twee HPV-vaccins beschikbaar, Gardasil en Cervarix, die worden aanbevolen voor meisjes rond de leeftijd van 12. Deze vaccins voorkomen de stammen van HPV die het meest waarschijnlijk leiden tot baarmoederhalskanker en / of genitale wratten. Hoewel de vaccins niet 100% effectief zijn, verminderen ze in hoge mate iemands risico op het oplopen van een stam van HPV die een voorloper is voor baarmoederhalskanker.  3 Stoppen met roken.[7] Roken is in verband gebracht met een verhoogd risico op baarmoederhalskanker (en ook van kankers elders in het lichaam). Als u rookt en geïnteresseerd bent om te stoppen, spreek dan met uw arts, die u kan helpen met strategieën en ondersteuning bij stoppen. De voordelen van stoppen met roken zijn talrijk, inclusief een verminderd risico op baarmoederhalskanker.
3 Stoppen met roken.[7] Roken is in verband gebracht met een verhoogd risico op baarmoederhalskanker (en ook van kankers elders in het lichaam). Als u rookt en geïnteresseerd bent om te stoppen, spreek dan met uw arts, die u kan helpen met strategieën en ondersteuning bij stoppen. De voordelen van stoppen met roken zijn talrijk, inclusief een verminderd risico op baarmoederhalskanker.  4 Oefen veilige seks.[8] Omdat baarmoederhalskanker is gekoppeld aan HPV, kan een seksueel overdraagbare aandoening, het beoefenen van veilig vrijen en het gebruik van condooms tijdens seks uw risico verminderen.Houd er ook rekening mee dat meerdere seksuele partners zijn gekoppeld aan een hoger risico op baarmoederhalskanker, dus wees selectief in wie u kiest om seks te hebben.
4 Oefen veilige seks.[8] Omdat baarmoederhalskanker is gekoppeld aan HPV, kan een seksueel overdraagbare aandoening, het beoefenen van veilig vrijen en het gebruik van condooms tijdens seks uw risico verminderen.Houd er ook rekening mee dat meerdere seksuele partners zijn gekoppeld aan een hoger risico op baarmoederhalskanker, dus wees selectief in wie u kiest om seks te hebben.  1 Begrijp het belang van screeningstests en vroegtijdige diagnose.[9] Baarmoederhalskanker is een van de meest voorkomende kankers bij vrouwen; Als u echter doorgaat met regelmatige screeningstests zoals voorgeschreven door uw arts, kunt u uw risico om baarmoederhalskanker op te lopen tot bijna nul verminderen. Dit komt omdat het een van de weinige kankers is die vroegtijdig kunnen worden opgespoord en behandeld, in de 'precancereuze fase', voordat het zich ontwikkelt tot een complete kanker.
1 Begrijp het belang van screeningstests en vroegtijdige diagnose.[9] Baarmoederhalskanker is een van de meest voorkomende kankers bij vrouwen; Als u echter doorgaat met regelmatige screeningstests zoals voorgeschreven door uw arts, kunt u uw risico om baarmoederhalskanker op te lopen tot bijna nul verminderen. Dit komt omdat het een van de weinige kankers is die vroegtijdig kunnen worden opgespoord en behandeld, in de 'precancereuze fase', voordat het zich ontwikkelt tot een complete kanker.  2 Volg waar nodig verdere onderzoeken.[10] Als uw Pap-test verdachte cellen of een zorgwekkende laesie onthult, zal uw arts u adviseren over een manier van handelen om de reden tot bezorgdheid op te volgen. Dit kan een tweede Pap-test omvatten kort na de eerste, om eventuele progressie of veranderingen in de cellen te controleren. Als alternatief kan het ook gaan om een procedure die een 'colposcopie' wordt genoemd, wat in wezen is dat artsen een microscoopachtig instrument gebruiken om uw baarmoederhals visueel te onderzoeken met een voldoende hoge vergroting om eventuele pre-kankerachtige of kankergevallen te detecteren.
2 Volg waar nodig verdere onderzoeken.[10] Als uw Pap-test verdachte cellen of een zorgwekkende laesie onthult, zal uw arts u adviseren over een manier van handelen om de reden tot bezorgdheid op te volgen. Dit kan een tweede Pap-test omvatten kort na de eerste, om eventuele progressie of veranderingen in de cellen te controleren. Als alternatief kan het ook gaan om een procedure die een 'colposcopie' wordt genoemd, wat in wezen is dat artsen een microscoopachtig instrument gebruiken om uw baarmoederhals visueel te onderzoeken met een voldoende hoge vergroting om eventuele pre-kankerachtige of kankergevallen te detecteren.  3 Wees bewust van de betreffende symptomen. Verdachte cellen rond de cervix, evenals cervicale kanker zelf, hebben vaak geen bijbehorende symptomen. Alleen later gevorderde baarmoederhalskanker heeft de neiging om symptomen te vertonen, zoals:
3 Wees bewust van de betreffende symptomen. Verdachte cellen rond de cervix, evenals cervicale kanker zelf, hebben vaak geen bijbehorende symptomen. Alleen later gevorderde baarmoederhalskanker heeft de neiging om symptomen te vertonen, zoals: